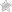Ретинопатия – это вид офтальмологических заболеваний, в процессе которых проявляются схожие симптомы, и начинается потеря зрения. Причин, вызывающих это отклонение, много: недоразвитость зрительной системы, влияние общих заболеваний организма, травмы, операции около глаза и др.
Патология делится на несколько видов, по характеристикам которых можно понять, удастся ли избавиться от недуга или нет. Так, есть виды ретинопатии, которые тяжело поддаются лечению, однако впоследствии человек снова обретает былую видимость.
Есть и такие недуги, при которых не будут эффективны никакие медикаментозные меры. Для того чтобы иметь возможность предотвратить развитие офтальмологических болезней, можно своевременно посещать окулиста и выполнять все его рекомендации.
Ретинопатия недоношенных

Ретинопатия недоношенных — нарушение процессов васкуляризации сетчатки у детей, имеющих низкий гестационный возраст.
Частота ретинопатии недоношенных в неонатологии и детской офтальмологии тесно коррелирует со степенью зрелости организма ребенка: так, у детей с массой тела менее 1500 г патология сетчатки развивается в 40-50% случаев; менее 1000 г – в 52-73%; а у глубоко недоношенных детей с массой тела менее 750 г – в 81-95% случаев.
Парадоксальность ситуации заключается в том, что совершенствование условий выхаживания детей с экстремально низкой массой тела приводит к увеличению случаев ретинопатии недоношенных, которая в развитых странах становится ведущей причиной слепоты у детей.
Нормальный васкулогенез (рост сосудов) сетчатки у плода начинается с 16 недели внутриутробного развития и завершается к 40 неделям гестации. Т. о., чем меньше гестационный возраст ребенка, тем больше в его сетчатке содержится аваскулярных зон.
Наиболее подвержены возникновению ретинопатии недоношенных дети, рожденные от преждевременных родов ранее 34-ой недели гестации с массой тела менее 2000 г.
Развитие сосудов сетчатки регулируется различными медиаторами — факторами роста, из которых наиболее значимы и изучены фактор роста сосудистого эндотелия, фактор роста фибробластов и инсулиноподобный фактор.
Нарушению регуляции нормального ангиогенеза и развитию ретинопатии у недоношенных способствуют условия, вызывающие изменение парциального давления кислорода и углекислого газа в крови.
Дело в том, что метаболические процессы в сетчатке осуществляются посредством гликолиза, т. е. расщепления глюкозы, протекающего без участия кислорода.
Поэтому длительное пребывание ребенка на ИВЛ, кислородотерапия, колебания в режиме назначения сурфактантов и т. п. способствуют развитию ретинопатии недоношенных.
Дополнительными факторами риска, влияющими на возникновение ретинопатии недоношенных, служат гипоксия плода, внутриутробные инфекции, синдром дыхательных расстройств, внутричерепные родовые травмы, сепсис, анемия новорожденных и др.
Одним из вероятных триггеров развития ретинопатии является воздействие на незрелую сетчатку недоношенного избыточной освещенности, тогда как в норме ангиогенез сетчатки протекает внутриутробно в отсутствии светового воздействия.
Патогенез ретинопатии недоношенных связан как с нарушением образования новых сосудов сетчатки, так и с изменением уже сформировавшихся сосудистых трактов.
При ретинопатии недоношенных образование сосудов в аваскулярных зонах периферии сетчатки прекращается, а новообразованные сосуды начинают прорастать в стекловидное тело, что в дальнейшем приводит к кровоизлияниям, новообразованию глиальной ткани, натяжению и тракционной отслойке сетчатки.
В течении РН различают две фазы: 1) активную и 2) регрессивную или рубцовую. В данных клинических рекомендациях рассмотрены вопросы, касающиеся активной фазы заболевания. Классификация активной РН (1984 с дополнениями 2005 годов).
Согласно международной классификации, активная РН подразделяется по стадиям процесса, его локализации и протяженности.
- 1 стадия – появление демаркационной линии на границе сосудистой и бессосудистой сетчатки. Белесоватая линия расположена в плоскости сетчатки и гистологически представляет собой скопление гиперплазированных веретенообразных клеток. При плюс-болезни на периферии глазного дна, перед линией, сосуды, как правило, расширены и извиты, могут образовывать аномальные ветвления, сосудистые аркады, или, которые внезапно обрываются, не проникая в бессосудистую сетчатку периферичнее линии.
- 2 стадия – формирование вала (или гребня) на месте демаркационной линии. Сетчатка в этой зоне утолщается, проминирует в стекловидное тело, формируя вал сероватого или белого цвета. Иногда он выглядит гиперемированным за счет проникших в него сосудов. При плюс-болезни сосуды сетчатки перед валом, как правило, резко расширены, извиты, беспорядочно делятся, и образуют артериовенозные шунты – симптом «щетки» на концах сосудов. Сетчатка в этой зоне отечна, может появляться и перифокальный отек стекловидного тела.
- 3 стадия – характеризуется появлением экстраретинальной фиброваскулярной пролиферации в области вала. При этом усиливается сосудистая активность в заднем полюсе глаза, увеличивается экссудация в стекловидное тело, более мощными становятся артериовенозные шунты на периферии, формируя протяженные аркады и сплетения. Экстраретинальная пролиферация может иметь вид нежных волокон с сосудами или плотной ткани, расположенных за пределами сетчатки над валом.
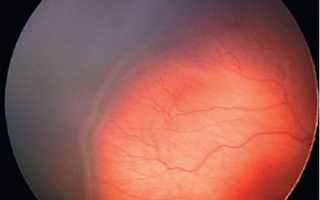
- 4 стадия – частичная отслойка сетчатки – подразделяется на 4а (без вовлечения в процесс макулярной зоны) и 4б (с отслойкой сетчатки в макуле) стадии. Отслойка сетчатки при активной ретинопатии носит экссудативно-тракционный характер. Она возникает как за счет серозно-геморрагического компонента, так и за счет формирующейся тракции со стороны новообразованной фиброваскулярной ткани.
- 5 стадия – полная, или тотальная, отслойка сетчатки. В связи с характерной локализацией новообразованной фиброваскулярной ткани (кпереди от экватора), а также выраженной деструкцией собственно стекловидного тела, появлением в нем полостей, пустот, отслойка сетчатки, как правило, носит «воронкообразный» характер. Принято различать открытую, полузакрытую и закрытую формы воронкообразной отслойки сетчатки. При узком и закрытом профиле воронкообразной отслойки сетчатки происходит выраженная клеточная пролиферация между листками сетчатки, их сращение.
Согласно последним дополнениям, принятым к международной классификации активной РН, «плюс» — болезнь – показатель активности процесса (прогрессирования РН) в I – III стадиях заболевания, которая характеризуется расширением и извитостью центральных и концевых сосудов сетчатки в 2-х и более квадрантах глазного дна и тенденцией к прогрессированию заболевания.
Распространение патологического процесса на глазном дне оценивают по часовым меридианам (от одного до 12 меридианов). По локализации РН выделяют три зоны.
Зоны локализации
1 зона – условный круг с центром в ДЗН и радиусом, равным удвоенному расстоянию диск-макула. 2 зона – кольцо периферичнее 1 зоны с наружной границей, проходящей по зубчатой линии в носовом сегменте. 3 зона – полумесяц на височной периферии, кнаружи от зоны 2.
РН в 1 зоне протекает значительно тяжелее и имеет худший прогноз. Особо выделяется прогностически неблагоприятная форма течения активной РН, получившая название «Задняя агрессивная ретинопатия недоношенных (ЗАРН)».
Для неё характерно раннее начало и быстрое прогрессирование процесса в сетчатке: отсутствие четкой стадийности (минуя I и II стадии), экстраретинальный рост фиброваскулярной пролиферативной ткани, причем не только на границе с аваскулярной сетчаткой, но и нетипичной локализации, более центральной (у ДЗН и по ходу сосудов) зоне.
В процесс, как правило, вовлекается зона 1, то есть задний полюс глаза. ЗАРН протекает с более выраженной сосудистой активностью, резким расширением сосудов сетчатки, их извитостью, образованием мощных сосудистых аркад, кровоизлияниями и экссудативными реакциями.
Этой форме РН сопутствует ригидность зрачка, неоваскуляризация радужки, экссудация в стекловидное тело, что весьма затрудняет детальный осмотр глазного дна. Бурное течение заболевания, неэффективность общепринятых профилактических мероприятий ведут к быстрому развитию терминальных стадий заболевания.
Социальная значимость проблемы
Значимость проблемы РН определяется не только ее частотой, так как заболевание может спонтанно регрессировать на ранних стадиях развития, не приводя к тяжелым последствиям. Большое значение имеет тот факт, что РН характеризуется прогрессирующим течением и в 5-40 % случаев достигает терминальных стадий.
При этом риск прогрессирования заболевания зависит не только от степени незрелости младенца, но и от ряда сопутствующих факторов, условий выхаживания, а также своевременности проведенного профилактического лечения — медикаментозного, лазерной коагуляции и криохирургии.
Благодаря внедрению в практику профилактического лечения частота тяжелых форм РН в развитых странах существенно снизилась. В мире более 50 000 слепых детей, вследствие ретинопатии. Всего в мире слепых детей 1,4 -1,26 (1999-2010 гг.).
В последние годы частота преждевременных родов в промышленно развитых странах и различных регионах России составляет от 5 до 12%. По данным различных исследований, число детей, родившихся с массой тела менее 1000 г., достигает 1,2%, из них жизнеспособными считаются 25 — 65%.
Доля детей с массой тела при рождении менее 1500г. варьирует от 0,4 до 1,8% . В России 6 % недоношенных (12% в крупных городах). Рост числа детей с ретинопатией недоношенных ожидается в связи с переходом России на принятые в мире критерии жизнеспособности плодов -срок гестации 22 недели и масса тела 500 граммов и более.
Успехи неонаталогии — увеличение числа выживших глубоко недоношенных детей а, это в свою очередь привело к повышению частоты развития ретинопатии недоношенных, в том числе ее тяжелых форм, при которых происходит выраженное нарушение зрительных функций.
Для недоношенного ребенка характерен риск поражения практически всех систем организма, мишенью является и орган зрения. У недоношенных детей раннего возраста, заболевания глаз и аномалии развития органа зрения выявляются в 2,5 — 5 раз чаще, чем у рожденных в срок.
Частота развития ретинопатии недоношенных зависит от многих условий (социально-экономических, биологических, экологических) и колеблется в широких пределах — от 17 до 43%, достигая 24,7 на 100 000 выживших недоношенных детей.
Частота РН в России
- 0,2-0,3 на 1000 детского населения
- 24,7 на 100 тыс. выживших новорожденных
- В группе риска РН 25-42,7 %
- Частота тяжелых форм РН 4-10 % (каждый 10-й ребенок с РН теряет зрение)
Слепота вследствие РН
- Развитые страны — 60 на 10 млн детей (2007 год), Европа, США — 0,2-0,3 на 1000 детей.
- Развивающиеся страны — 450 на 10 млн детей (2007 год), 0,7-0,9 на 1000 детей.
- Страны с низким уровнем развития — РН нет (недоношенные не выживают).
Мнение врача:
Ретинопатия недоношенных – серьезное заболевание, которое может привести к ухудшению зрения и даже к слепоте. Врачи подчеркивают, что раннее выявление и лечение этого состояния играют решающую роль. Основные методы борьбы с ретинопатией недоношенных включают контроль за кровяным давлением, регулярное обследование глаз и, в некоторых случаях, лазерную терапию. Важно также следить за общим здоровьем и проводить профилактические мероприятия, чтобы уменьшить риск возникновения этого заболевания.

Классификация
https://www.youtube.com/embed/VYlrKmlFvhg Принятая в мировой практике классификация ретинопатии недоношенных выделяет в течении заболевания активную и рубцовую (регрессивную) фазы. Активная фаза ретинопатии недоношенных, в зависимости от локализации и выраженности сосудистых изменений, подразделяется на 5 стадий:
- I стадия – образование демаркационной линии – узкой границы, отделяющей васкулярную (сосудистую) часть сетчатки от аваскулярной (бессосудистой).
- II стадия – формирование на месте демаркационной линии возвышения — демаркационного вала (гребня). Сосуды врастают в вал и могут образовывать небольшие участки неоваскуляризации.
- III стадия – в области вала появляется экстраретинальная фиброваскулярная пролиферация. Соединительная ткань и сосуды разрастаются по поверхности сетчатки и проникают в стекловидное тело.
- IV стадия – соответствует частичной отслойке сетчатки, обусловленной экссудативно-тракционным механизмом. Данная стадия ретинопатии недоношенных подразделяется на подстадии: IVa — без отслойки макулы и IVб — с вовлечением в отслойку макулярной зоны.
- V стадия – тотальное отслоение сетчатки воронкообразной формы (с узким, широким или закрытым профилем воронки).
В 70-80% случаев I и II стадии ретинопатии недоношенных самопроизвольно регрессируют, оставляя минимальные остаточные изменения на глазном дне. III стадия является «пороговой» и служит основанием для проведения профилактической коагуляции сетчатки.
IV и V стадии ретинопатии недоношенных расцениваются как терминальные из-за неблагоприятного прогноза в отношении зрительных функций.
В большинстве случаев при ретинопатии недоношенных наблюдается последовательное, постадийное развитие изменений, однако возможен молниеносный вариант («плюс»-болезнь), характеризующийся злокачественным, быстрым течением.
Продолжительность активной стадии ретинопатии недоношенных составляет 3-6 месяцев. Если в течение этого времени не произошло спонтанного регресса изменений, наступает фаза рубцевания с развитием остаточных явлений.
В этой стадии у ребенка могут развиваться микрофтальм, близорукость, косоглазие и амблиопия, поздняя отслойка сетчатки, фиброз стекловидного тела, осложненная катаракта, вторичная глаукома, субатрофия глазного яблока.
Объективные офтальмологические данные являются единственными проявлениями ретинопатии недоношенных, особенно в ее активной фазе, поэтому одновременно могут расцениваться как симптомы заболевания.
Для выявления ретинопатии обследованию детского офтальмолога подлежат все недоношенные через 3-4 недели после рождения.
В более раннем возрасте признаки ретинопатии недоношенных еще не проявляются, однако при офтальмологическом осмотре может быть выявлена другая врожденная патология глаза: глаукома, катаракта, увеит, ретинобластома.
Дальнейшая тактика предполагает динамическое наблюдение недоношенного ребенка офтальмологом каждые 2 недели (при незавершенной васкуляризации сетчатки) либо еженедельно (при первых признаках ретинопатии), либо 1 раз в 2-3 дня (при «плюс»-болезни).
Важно
Осмотры недоношенных детей проводятся в присутствии неонатолога и анестезиолога-реаниматолога. Основным методом выявления ретинопатии недоношенных служит непрямая офтальмоскопия, осуществляемая после предварительного расширения зрачка (мидриаза).
С помощью УЗИ глазадополнительно выявляются экстраретинальные признаки ретинопатии недоношенных в III-IV стадиях. С целью дифференциальной диагностики ретинопатии недоношенных и патологии ЗН (аномалий развития или атрофии зрительного нерва) выполняется исследование зрительных ВП, электроретинография ребенку.
Для исключения ретинобластомы информативны УЗИ и диафаноскопия. Для оценки степени отслойки сетчатки предлагается использовать оптическую когерентную томографию. В I–II стадии ретинопатии недоношенных лечение не показано.
В III стадии с целью предупреждения прогрессирования ретинопатии недоношенных до терминальных стадий проводится профилактическая лазеркоагуляция либо криокоагуляция аваскулярной зоны сетчатки (не позднее 72 часов от момента выявления экстраретинальной пролиферации).
Эффективность профилактического коагуляционного лечения при ретинопатии недоношенных составляет 60-98%. Среди местных осложнений хирургических процедур встречаются ожоги глаз, гифема, преретинальные мембраны, иридоциклиты, окклюзия центральной артерии сетчатки.
Общесоматические осложнения могут включать апноэ, цианоз, брадикардию или тахикардию. Оценка результативности коагуляционного лечения ретинопатии недоношенных проводится спустя 10-14 дней.
При стабилизации или регрессе процесса лечение расценивается как эффективное; в случае продолжающейся эктраретинальной пролиферации возможно повторение крио- или лазеркоагуляции.
В регрессивном и послеоперационном периоде назначаются инстилляции лекарственных препаратов(дизинфицирующих, антиоксидантных, противовоспалительных), физиотерапевтическое воздействие (электрофорез, магнитостимуляция, электроокулостимуляция).
В случае дальнейшего прогрессирования ретинопатии недоношенных до IV-V стадий возникает необходимость проведения витрэктомии (ленсвитрэктомии) или циркулярного пломбирования склеры (экстрасклерального пломбирования).
У большинства детей ретинопатия недоношенных не прогрессирует дальше I-II стадии, изменения сетчатки подвергаются обратному развитию; при этом сохраняется достаточно высокая острота зрения.
Тем не менее, у половины из них к 6-10 годам выявляются аномалии рефракции (близорукость, дальнозоркость, астигматизм), глазодвигательные нарушения (косоглазие, нистагм).
При прогрессировании ретинопатии недоношенных до IV-V стадии или молниеносной форме заболевания прогноз на сохранение зрительной функции неблагоприятный.
Профилактика ретинопатии недоношенных – это, прежде всего, профилактика преждевременных родов; проведение терапии, направленной на пролонгирование беременности; правильное выхаживание недоношенных, их динамическое наблюдение детским офтальмологом.
Дети, перенесшие ретинопатию недоношенных, в старшем возрасте должны проходить регулярное офтальмологическое обследование, включающее визометрию, рефрактометрию, электрофизиологические исследования, компьютерную периметрию и др.
Интересные факты
-
Ретинопатия недоношенных (РН) является одной из ведущих причин слепоты у детей во всем мире. Она поражает недоношенных детей, родившихся до 32 недель беременности или с весом менее 1500 граммов.
-
РН вызывается незрелостью кровеносных сосудов в сетчатке глаза. Эти сосуды могут быть слабыми и ломкими, что приводит к кровотечениям и отслоению сетчатки.
-
РН может быть диагностирована с помощью осмотра глазного дна. Лечение РН зависит от стадии заболевания и может включать лазерную коагуляцию, криотерапию или интравитреальное введение анти-VEGF препаратов.

Лечение
https://www.youtube.com/embed/W_YzRFNDfPI Лекарственные препараты Высокий уровень сахара в крови поражает сосуды, питающие глаза, нарушая течение крови по ним. Ткани глаз испытывают кислородное голодание. Они выделяют вещества, которые называются факторы роста, чтобы заставить сосуды разрастаться и восстановить кровоснабжение.
К сожалению, новые сосуды растут слишком хрупкими. Из них часто бывают кровоизлияния. Последствия этих кровоизлияний со временем могут привести к отторжению (отслоению) сетчатки и полной слепоте. Лекарства, которые называются ингибиторы фактора роста (анти-VEGF), тормозят появление новых сосудов.
В русскоязычных странах с 2012 года используются препараты Луцентис (ранибизумаб) и Залтрап (афлиберцепт). Это не таблетки. Они вводятся с помощью инъекций в стекловидное тело (интравитреально). Чтобы осуществить такую инъекцию, нужен квалифицированный специалист.
Указанные лекарства стоят весьма дорого. Они защищены патентами и поэтому не имеют аналогов, более доступных по цене. Кроме этих средств, для лечения диабетического макулярного отека врач может назначить пролонгированный имплант дексаметазона.
Это средство называется Озурдекс. Луцентис (ранибизумаб) Никакие глазные капли и народные средства от диабетической ретинопатии не помогают. Пациенты часто проявляют интерес к глазным каплям Тауфон. Это лекарство даже не имеет диабетическую ретинопатию в официальном списке показаний к применению.
Его действующее вещество — таурин. Возможно, оно полезно при отеках, в составе комплексной терапии артериальной гипертонии и сердечной недостаточности. Прочитайте о нем здесь подробно. Его лучше принимать через рот, а не в виде глазных капель.
Так же, как рибофлавин и другие витамины группы В. Не тратьте деньги на глазные капли и народные средства. Не тяните драгоценное время, а начинайте лечиться эффективными способами, чтобы избежать слепоты.
Коагуляция — это прижигание. Во время процедуры лазерной коагуляции сетчатки наносят сотни точечных ожогов на сосуды. Это тормозит разрастание новых капилляров, уменьшает частоту и тяжесть кровоизлияний. Указанный метод весьма эффективный.
Он позволяет стабилизировать процесс на препролиферативной стадии диабетической ретинопатии в 80-85% и на пролиферативной стадии в 50-55% случаев. При тяжелых осложнениях диабета на зрение он дает возможность избежать слепоты примерно 60% пациентов в течение 10-12 лет.
Обсудите с офтальмологом, будет вам достаточно одной процедуры лазерной фотокоагуляции или нужно провести несколько. Как правило, после каждой процедуры зрение у пациента немного слабеет, уменьшается размер его поля, особенно ухудшается ночное зрение.
Но через несколько дней ситуация стабилизируется. Есть большой шанс, что эффект сохранится надолго. Лазерную коагуляцию сетчатки можно по решению врача сочетать с использованием лекарств — ингибиторов факторов роста сосудов (анти-VEGF).
Возможное осложнение — повторяющиеся кровоизлияния в стекловидное тело, которые полностью выведут его из строя. В таком случае, понадобится витрэктомия. Виктрэктомия Витрэктомия — это хирургическое удаление стекловидного тела, пришедшего в негодность из-за кровоизлияния.
Удаленную структуру заменяют стерильным раствором соли и искусственными полимерами. Чтобы добраться до стекловидного тела, хирург подрезает связки сетчатки. При наличии сгустков крови, их также удаляют, вместе с патологически измененными тканями.
Операцию выполняют под местной или общей анестезией. После нее зрение с высокой вероятностью восстановится. Эта вероятность составляет 80-90% для пациентов, у которых не было отторжения сетчатки. Если отторжение сетчатки произошло, то во время операции ее вернут на место.
Но шанс на восстановления зрения снижается до 50-60%. Длится витрэктомия обычно 1-2 часа. Иногда удается обойтись без госпитализации пациента. Официальная медицина говорит, что диабетическая ретинопатия не всегда поддается профилактике.
Считается, что некоторые пациенты обречены на слепоту, несмотря на любые их усилия по контролю своего обмена глюкозы. Вряд ли это правда. Методы доктора Бернстайна позволяют держать нормальный сахар в крови 24 часа в сутки, как у здоровых людей.
При нормальном уровне глюкозы диабетическое поражение сосудов, питающих глаза, не развивается, как и осложнения на почки, ноги и другие системы. Уже накоплен значительный опыт лечения диабета у детей с помощью низкоуглеводной диеты и других элементов программы доктора Бернстайна.
Важно
До тех пор, пока юные пациенты строго соблюдают диету, у них держится стабильно нормальный сахар. Им требуются минимальные дозы инсулина, а иногда можно обходиться вообще без уколов. Они растут и развиваются, имея не больше проблем, чем их здоровые сверстники.
Хотя дети-диабетики, которые лечатся стандартными методами, страдают из-за гипергликемии и скачков сахара в крови. Они быстро начинают отставать в росте и развитии. Диабетическая ретинопатия появляется через 5-10 лет, а с ней вместе и другие осложнения.
Что касается взрослых, то для больных запущенным диабетом важно переходить на новый режим постепенно, а не резко. Иначе течение диабетической ретинопатии может ухудшиться, вплоть до наступления слепоты.
Однако переходный период можно пережить с помощью дисциплины и следования плану для достижения цели. Если у вас есть достаточно мотивации, вы сможете защититься от осложнений диабета на зрение, почки, ноги и все остальные системы вашего организма.
Лазерная хирургия
Ретинопатия недоношенных — тяжелое заболевание, поражающее сетчатку глубоко недоношенных детей, потенциально ведущее к слепоте.
В настоящее время ретинопатия недоношенных (РН) получила широкое распространение, а течение заболевания отличается тяжестью и быстротой прогрессирования в связи с ростом рождаемости недоношенных детей, в особенности с экстремально низкой массой тела.
Согласно приказу Министерства здравоохранения РФ от 27 декабря 2011 г. №1687н, медицинскими критериями рождения являются:
- срок беременности 22 недели и более;
- масса тела ребенка при рождении 500 грамм и более (или менее 500 грамм при многоплодных родах);
- длина тела ребенка при рождении 25 см и более (в случае, если масса тела ребенка при рождении неизвестна).
В соответствии с приказом Министерства здравоохранения РФ №442н от 25.10.2012 г. «Об утверждении порядка оказания мед. помощи детям при заболеваниях глаза, его придаточного аппарата и орбиты», осмотру врачом-офтальмологом подлежат ВСЕ недоношенные дети, рожденные при сроке беременности до 35 недель и массой тела менее 2000 гр.
Первичный осмотр врачом-офтальмологом недоношенных детей, рожденных в сроке менее 27 недель, проводится на 31 неделе гестации, рожденных в сроке более 27 недель — в возрасте 4 недель жизни. К группе риска возникновения ретинопатии недоношенных относятся дети:
- со сроком гестации до 35 недель;
- с массой тела при рождении до 2500 граммов;
- перенесшие критические состояния в период новорожденности, получавшие реанимационную помощь (ИВЛ) после родов.
Ретинопатия недоношенных – это заболевание, которое, как правило, развивается по стадиям:
- 1 стадия — при которой происходит формирование разделительной (демаркационной) линии между нормально развитой сетчаткой с кровеносными сосудами и незрелой или бессосудистой зоной сетчатки.
- 2 стадия — линия становится более заметной и превращается в демаркационный вал («гребень»), который возвышается над поверхностью сетчатки.
- 3 стадия — прогрессирование ретинопатии приводит к появлению экстраретинальной пролиферации и большому количеству хрупких новообразованных сосудов. По достижению 3-й пороговой стадии самопроизвольное обратное развитие заболевания наблюдается крайне редко (в 16-20% случаев). Своевременное выявление и проведение лазерного лечения на 3 пороговой стадии помогает избежать прогрессирования заболевания и снизить риск неблагоприятных исходов.
- 4 стадия — ретинопатия продолжает прогрессировать, что ведет к появлению тракционной отслойки сетчатки. При этом происходит прорастание новообразованных сосудов в стекловидное тело и сопровождается процессом рубцевания, с последующим развитием отслойки сетчатки. При этом различают 2 формы: 4а — когда отслойка не захватывает центральный отдел и 4б — когда в отслойку вовлекается центральная зона сетчатки.
- 5 стадия — при самом неблагоприятном течении болезни (в 5%), отслойка сетчатки может перейти в тотальную, так называемую «воронкообразную» форму. Это 5 стадия болезни, при которой даже успешное хирургическое лечение редко приводит к удовлетворительному функциональному результату.
На 1 и 2 стадиях РН в 70% случаев возможен самопроизвольный регресс заболевания. На 3 стадии самопроизвольный регресс не происходит и необходимо лазерное лечение. Показаниями для проведения лазеркоагуляции сетчатки являются:
- 3-я пороговая стадия ретинопатии недоношенных;
- признаки «плюс–болезни»;
- задняя агрессивная ретинопатия недоношенных.
Оптимальные сроки проведения лазерной операции зависят от стадии и степени активности процесса (7–9 неделя, для задней агрессивной ретинопатии 5–6 неделя). При несвоевременном обращении и лечении риск неблагоприятных исходов резко возрастает.
Опыт других людей
Ретинопатия недоношенных – серьезное заболевание, вызванное недоразвитием сосудов сетчатки у недоношенных детей. Люди, столкнувшиеся с этим недугом, отмечают его опасность для зрения малышей. Однако, современная медицина предлагает эффективные методы борьбы с ретинопатией, такие как лазерная коагуляция и инъекции препаратов. Важно своевременно обращаться к врачу и следовать его рекомендациям, чтобы предотвратить возможные осложнения и сохранить зрение ребенка.
Прогноз
https://www.youtube.com/embed/qPZ344y00b8 Поскольку поражение сетчатки при диабете имеет вторичный характер, крайне важно системное ведение основного заболевания — тщательный контроль уровней глюкозы крови, артериального давления, функций почек.
Лазерное лечение выполняется амбулаторно и является наиболее широко применяемым методом лечения при диабетической ретинопатии и макулярном отеке. Сущность лазерного воздействия сводится к:
- разрушению бессосудистых участков сетчатки, являющихся источником выделения факторов роста новообразованных (неполноценных) сосудов, являющихся источником кровоизлияний в полость глаза и отека сетчатки;
- увеличению прямого поступления в сетчатку кислорода из сосудистой оболочки;
- тепловой коагуляции новообразованных сосудов.
При препролиферативной или пролиферативной ДР лазерные ожоги наносятся по всей сетчатке, исключая ее центральные отделы (панретинальная лазеркоагуляция). Новообразованные сосуды подвергаются фокальному лазерному облучению.
Данный хирургический метод особенно высоко эффективен при раннем начале лечения, долговременно предупреждая слепоту в 90% и более случаев. В запущенных ситуациях эффективность лазеркоагуляции сильно снижается.
В случае диабетического макулярного отека лазерному воздействию подвергаются центральные отделы сетчатки. Долговременность эффекта лечения в значительной степени определяется системным статусом пациента.
Хирургическое лечение (витрэктомия) показано при массивных внутриглазных кровоизлияниях или запущенной пролиферативной ретинопатии. Суть витрэктомии заключается в удалении из полости глаза сгустков крови, помутневших порций стекловидного тела и фиброваскулярных тяжей на поверхности сетчатки.
Аспирация стекловидного тела производится в максимально полном объеме. По возможности удаляется задняя гиалоидная мембрана, располагающаяся между сетчаткой и стекловидным телом, и играющая важную роль в развитии пролиферативной ретинопатии.
Консервативное лечение. При гемофтальме пациенту рекомендуется максимум времени проводить сидя с закрытыми обоими глазами. Этот простой метод способствует тромбированию кровоточащего сосуда и осаждению элементов крови в нижние отделы полости глаза под влиянием гравитации.
После достаточного повышения прозрачности оптических сред глаза производится лазерное лечение диабетической ретинопатии. Если в течение 1 мес. этого не происходит, то обычно выполняется витрэктомия.
Лекарственная терапия диабетической ретинопатии и гемофтальма — один из наиболее противоречивых разделов современной офтальмологии. С одной стороны, по данному вопросу проведено большое количество исследований и продолжается активный поиск лечебных препаратов.
С другой стороны, на сегодняшний день не существует медикаментозных препаратов, эффективность которых в лечении диабетической ретинопатии доказана.
В современных зарубежных руководствах и пособиях по ведению диабетической ретинопатии и гемофтальма методы их лекарственного лечения либо не рассматриваются, либо упоминаются вкратце в разделе о перспективных разработках.
По этой причине в системе здравоохранения большинства стран со страховой организацией медицины консервативная терапия диабетической ретинопатии не проводится и общепринятыми методами лечения больных с ДР являются системное ведение диабета, лазеркоагуляция и хирургическое лечение глазных осложнений диабета.
Таким образом, на сегодняшний день методом выбора лечения глазных осложнений диабета является лазерная коагуляция сетчатки. В запущенных случаях показано проведение хирургического лечения.
Лекарственная терапия диабетической ретинопатии является предметом перспективных научных исследований и не имеет достаточных оснований для широкого применения в практической офтальмологии.
Традиционно выполняемое во многих глазных стационарах России консервативное лечение больных с ДР является не только примером нерационального расхода бюджетных средств, но и одной из главных причин позднего обращения больных за лазерным лечением.
Частые вопросы

Ретинопатия недоношенных (РН) – это заболевание глаз недоношенных детей, связанное с нарушением нормального формирования сосудов сетчатки. Сетчатка – это нежная светочувствительная ткань, которая выстилает внутреннюю поверхность глаза и отвечает за зрение.
- Как часто встречается Ретинопатия недоношенных?
- Почему развивается Ретинопатия недоношенных?
- Что такое скрининг Ретинопатии недоношенных?
- Когда проводится скрининг?
- Как проводится скрининг?
- Что делать, если выявлена Ретинопатия недоношенных?
- При наличии легких форм Ретинопатии ребенок нуждается в повторных офтальмологических осмотрах каждые 1-2 недели (мониторинг). Если Ретинопатия не прогрессирует, вероятнее всего заболевание подвергается самопроизвольному регрессу.
- При наличии тяжелых форм Ретинопатии недоношенных ребенок нуждается в более частых (1-2 раза в неделю) повторных осмотрах у офтальмолога.
- Если Ваш ребенок будет нуждаться в хирургическом лечении, офтальмолог предоставит Вам необходимую информацию, разъяснит суть вмешательства.
https://www.youtube.com/embed/Lsv2cVdclSE
Источник: medi.ru, mntk.ru, eyesfor.me, eyeinst.kz
Офтальмологические клиники
Частые вопросы
Можно ли вылечить ретинопатию?
Лечение диабетической ретинопатии Терапия диабетической ретинопатии позволяет остановить или замедлить потерю зрения, которая необратимо происходит при поражении сетчатки. Полностью вылечиться от заболевания нельзя, поэтому не исключено, что через несколько лет вам понадобится еще одна операция.
Чем опасна ретинопатия?
Ретинопатия – группа невоспалительных заболеваний сосудов сетчатой оболочки глаза. Нарушение кровообращения в ней приводит к тяжелым дистрофическим и дегенеративным процессам, снижению остроты зрения вплоть до слепоты.
Когда проходит ретинопатия?
Заболевание характеризуется прогрессированием процесса. Его постепенное развитие происходит от 4 до 10 недели жизни, проходя за это время с 1 по 5 стадии.
Какие последствия могут быть у недоношенных детей?
Основные негативные последствия, которые бывают у недоношенных детей, — церебральный паралич, когнитивные нарушения, нарушения зрения и слуха. Чем меньше вес и срок родов, тем вероятнее такие последствия.
Полезные советы
СОВЕТ №1
Регулярно проходите медицинские осмотры, особенно если у вас есть факторы риска для ретинопатии недоношенных, такие как преждевременное рождение или низкий вес при рождении.
СОВЕТ №2
Поддерживайте здоровый образ жизни, включая правильное питание, физическую активность и отказ от вредных привычек, таких как курение, чтобы снизить риск развития ретинопатии недоношенных.
СОВЕТ №3
При появлении любых изменений в зрении или других симптомах, связанных с глазами, немедленно обратитесь к врачу для профессиональной консультации и диагностики.