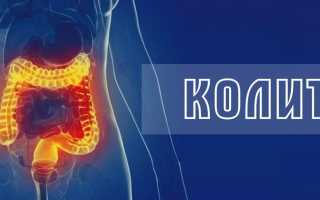
Колит — это воспаление толстой кишки, возникающее в результате поражения кишечника.
Острый колит возникает в результате перенесенного инфекционного заболевания при отравлении кишечника токсинами, а также в результате проникновения в организм промышленных ядов.
Что такое колит?
Колит — это хроническое заболевание пищеварительной системы, характеризующееся воспалением внутренней оболочки толстой кишки. Инфекция, нарушение кровоснабжения толстой кишки, воспалительное заболевание кишечника и инвазия стенки толстой кишки коллагеном или лимфоцитарными лейкоцитами — все это возможные причины воспаления толстой кишки.
Толстая кишка — это последний этап пути, который ваша пища проходит через пищеварительную систему. Воспаление в толстой кишке может повлиять на то, как закончится это «путешествие», вызывая боль, диарею и иногда кровь в кале. Воспаление — это реакция организма на инфекцию или травму. Это вызывает отек и болезненность в ваших тканях.
Является ли колит серьезным заболеванием?
Существуют различные типы колита с разными причинами. Некоторые из них недолговечны и легко поддаются лечению, например, когда у вас бактериальная инфекция в результате пищевого отравления. Другие типы, называемые воспалительными заболеваниями кишечника, являются более хроническими и трудно поддаются лечению. Колит более серьезен, когда он не проходит. Тяжелый случай может со временем нанести серьезный ущерб вашей толстой кишке. Это также влияет на качество вашей жизни.
Симптомы колита
Общие признаки и симптомы колита могут включать:
- Боль в животе
- Тошнота и рвота
- Депрессия
- Быстрая потеря веса
- Ломота в суставах
- Потеря аппетита, обезвоживание
- Усталость
- Изменения в привычках опорожнения кишечника (повышенная частота)
- Лихорадка, анемия
- Слизь и/или кровь в кале и ректальное кровотечение
- Диарея, запор
Другие симптомы могут включать газы, вздутие живота, расстройство желудка, изжогу, гастроэзофагеальную рефлюксную болезнь, спазмы, позывы к дефекации и многие другие неприятные боли в желудочно-кишечном тракте.
Подробнее о симптомах колитов читайте ниже в разделе «Клиническая картина«.
Классификация колитов
Колиты могут протекать остро и хронически, поражать всю толстую кишку (панколит) или ее часть (сегментарные колиты). Панколиты встречаются чаще. Выделяют катаральную, язвенную, эрозивную, фибринозную, гнойную, гангренозную и полипозную формы колита. Наиболее распространенной является катаральная форма.
По этиологии колиты разделяют на:
- инфекционный;
- язвенный колит кишечника и болезнь Крона;
- ишемический;
- спастический;
- токсический;
- псевдомембранозный колит
- лучевой.
Острый колит обычно возникает под воздействием болезнетворных микроорганизмов — дизентерийных бактерий, сальмонелл, тафилококков, стрептококков и др.
Причиной хронического колита могут стать очаги инфекции в желчном пузыре, поджелудочной железе и других органах, анатомически связанных с кишечником, длительное однообразное и неполноценное питание, а также злоупотребление острой пищей или алкоголем.
Хронический колит нередко развивается на фоне недолеченного острого инфекционного колита, но может возникнуть и вследствие поражения кишечника промышленными ядами (ртутью, сулемой, мышьяком, органическими веществами) или токсинами, выделяющимися в организме при некоторых заболеваниях, в результате длительного бесконтрольного приема антибиотиков и некоторых других медикаментов.
Одним из предрасполагающих к возникновению колита факторов является дисбактериоз, который способствует аллергизации организма. В основе некоторых форм колита, например, язвенного неспецифического, лежит аутоаллергия, то есть повышенная чувствительность организма к собственным белкам.
Обострение хронического колита может быть вызвано употреблением в пищу продуктов, оказывающих раздражающее действие на толстую кишку или вызывающих аллергию, переутомлением, эмоциональными перегрузками, длительным пребыванием на солнце, передозировкой слабительных препаратов или антибиотиков, обострением других заболеваний органов пищеварения.
Полезные советы
Как правильно подготовиться к сдаче общего анализа крови?
- Кровь нужно сдавать утром и строго натощак.
- За 12 часов исключаются сладкий чай, кофе и газировка. Обычную воду пить разрешается.
- За день до проведения анализа избегать физических нагрузок и тренировок.
- За сутки до забора крови не делать УЗИ, КТ и МРТ.
Для колита характерно нарушение двигательной функции кишечника, процессов выделения кишечного сока и слизи и всасывания жидкости из толстой кишки.
Причины колита
Различные типы колита имеют разные причины:
- Инфекционный колит вызывается вирусной, паразитарной или бактериальной инфекцией. Сальмонелла и кишечная палочка являются распространенными причинами. Большинство людей заражаются им, когда едят или пьют загрязненную пищу или воду. Обычно это временно, но некоторым людям могут потребоваться антибиотики для лечения определенных инфекций. Развитию колитов также способствуют гельминтозы.
- Псевдомембранозный колит. Этот тип колита вызывается специфической бактерией, известной как C. diff (clostridioides difficile). По иронии судьбы, люди часто заболевают псевдомембранозным колитом после приема антибиотиков. Бактерия C. diff обычно уже живет в вашем кишечнике, но некоторые антибиотики убивают другие бактерии, которые помогают держать ее в узде, вызывая чрезмерный рост C. diff.
- Аллергический колит. Аллергический колит поражает грудных детей. Это вызвано пищевой непереносимостью, часто к молоку (непереносимость лактозы) или соевому молоку (аллергия на сою). Белки, которые употребляют люди, кормящие грудью, попадают к их детям через грудное молоко.
- Ишемический колит — это побочный эффект кишечного ишемического синдрома, который возникает, когда ваш кишечник не получает достаточного кровоснабжения. Ишемия обычно вызывается закупоркой ваших кровеносных сосудов, такой как сгусток крови, аневризма или атеросклероз (накопление бляшек). Характерен для пациентов после 55-60 лет.
- Воспалительные заболевания кишечника — это группа состояний, которые вызывают хроническое воспаление в толстой кишке. Они включают язвенный колит, микроскопический колит и болезнь Крона. У этих состояний нет прямой причины. Врачи считают, что они являются разновидностью аутоиммунного заболевания, что означает, что они вызывают сбои в работе вашей иммунной системы и атакуют ее собственные ткани. Аутоиммунные заболевания, по-видимому, частично являются генетическими и вызываются факторами окружающей среды.
- Лучевой колит — это побочный эффект лучевой терапии, которая используется для лечения определенных видов рака. Обычно это временно, но у некоторых людей развиваются долгосрочные симптомы.
- Диверсионный колит — это побочный эффект, который может возникнуть у людей, перенесших колостому. Это происходит в той части вашей толстой кишки, которая больше не используется. Врачи считают, что отведение ваших экскрементов от этой части кишечника может лишить его определенных питательных веществ, необходимых тканям для поддержания здоровья. Это вызывает симптомы только у небольшого числа людей.
Клиническая картина
При остром колите внезапно появляются схваткообразные боли в животе, понос (стул с примесью слизи, а иногда и крови), рвота, вздутие живота, болезненные ложные позывы на дефекацию (тенезмы), повышается температура тела.
Клинические проявления хронического колита многообразны и зависят от этиологии, тяжести течения, локализации и стадии процесса. Жалобы те же, что и при остром колите. Поносы обычно сменяются запорами. У больных снижается аппетит, наблюдаются нарушения со стороны центральной нервной системы, раздражительность, головные боли, бессонница.
При осмотре отмечается похудение, бледность кожных покровов, а при пальпации — болезненность и урчание по ходу толстой кишки. Если воспалительный процесс локализуется в слепой кишке, болезненные ощущения появляются в правой подвздошной области.
При воспалении нисходящей кишки боли возникают в области селезеночного изгиба. Поражение прямой кишки сопровождается жжением в заднем проходе, болями при дефекации, ложными позывами.
В начальной стадии заболевания отмечаются боли в животе, частый жидкий стул с примесью.
Для неспецифического язвенного колита характерно образование язв слизистой и подслизистой оболочек и воспалительные изменения крови и слизи. При пальпации выявляется, болезненность, по ходу толстой кишки, а также увеличение печени и селезенки.
По мере прогрессирования заболевания к указанным симптомам присоединяются анемия, истощение, трофические нарушения.
Осложнения колита
Осложнения обычно возникают в результате тяжелого, длительного хронического колита. Они могут включать:
- Перфорация толстой кишки. Хроническое воспаление ослабляет стенки толстой кишки, повышая вероятность их разрыва. Язва в вашей толстой кишке может иметь сквозное отверстие. Это может привести к попаданию бактерий из толстой кишки в брюшную полость (перитонит) и, возможно, в кровоток (септицемия), что было бы особенно опасно. Септицемия может привести к сепсису.
- Токсичный мегаколон. Сильное воспаление может привести к расширению стенок толстой кишки и нарушению ее естественных мышечных сокращений (перистальтики). Это может привести к задержке пищи и газов в толстой кишке (непроходимость толстой кишки). Непроходимость приводит к болезненному вздутию живота и повышенному риску разрыва.
- Повышенный риск развития рака толстой кишки. Длительное воспаление связано с клеточными изменениями в стенке толстой кишки, которые иногда могут прогрессировать до раковых изменений. Риск быстро возрастает после первого десятилетия хронического колита.
- Повышенный риск других воспалительных заболеваний. Люди с воспалительными заболеваниями кишечника с большей вероятностью будут иметь другие воспалительные заболевания в других частях своего тела. Некоторые примеры включают воспаление кожи, суставов и глаз; остеопороз (воспаление суставов) и первичный склерозирующий холангит (воспаление в печени и желчных протоках). Похоже, что неконтролируемое воспаление в одной области может спровоцировать аналогичный процесс где-то в другом месте.
- Сильное обезвоживание.
- Повышается риск образования тромбов в венах и артериях
Диагностика колита
Диагностируется хронический колит на основе клинических данных, результатов копрологического и рентгенологического исследований, а также эндоскопии.
Анализы крови, в том числе биохимический анализ крови включают взятие небольшого количества крови через иглу и отправку ее в лабораторию для анализа. Белки в крови могут свидетельствовать о воспалении, а иногда и об определенном типе инфекции.
Высокая скорость оседания эритроцитов (СОЭ) — мера того, сколько времени требуется эритроцитам для оседания в образце крови — типична для острого колита.
При исследовании кала на копрограмму в нем обнаруживаются слизь и кровь.
Если в кале присутствуют окрашенные кровью слизистые выделения, по своему виду напоминающие малиновое желе, необходимо срочно провести обследование на наличие у больного язвенного или опухолевого поражения кишечника.
Рентгенологическое исследование выявляет спазм толстей кишки и нарушение рельефа слизистой оболочки, а при неспецифическом язвенном водите — рубцовые изменение, вследствие которых сужается просвет кишки.
В частности, эндоскопические исследования, визуализирующие внутреннюю часть толстой кишки с помощью эндоскопа с подсветкой, могут помочь в диагностике типа колита. Данный вид диагностики позволяет медицинским работникам брать образцы ткани изнутри толстой кишки (биопсия).
Подробнее о данной процедуре читайте в одной из наших статей. В ней достаточно ясно описано, как проходит подготовка к ФГДС желудка.
Возможно проведение УЗИ для исключения осложнений.
Лечение
При остром колите проводят терапию основного заболевания. Для устранения боли назначают спазмолитики — но-шпу, папаверин, платифиллин.
Характер лечения хронического колита определяется причиной, вызвавшей развитие заболевания. Особое внимание уделяется соблюдению специальных диет. Больному назначают диету № 4. Продукты, которые он не переносит, исключаются.
При наличии хронической инфекции применяют сульфаниламидные и антибактериальные препараты. Также возможен прием сорбентов, пробиотиков и пребиотиков, а также ферментов (креон, фестал).
Для уменьшения спазма кишечника и снятия боли назначают спазмолитики.
При тенезмах ставят микроклизмы из теплого настоя ромашки, перманганата калия, нитрата серебра (по 25-30 мл в соотношении 1 : 4000). Неплохой эффект достигается применением масляных клизм: больному ввода в прямую кишку 50-100 мл подогретого до 37-39° С растительного масла.
При неспецифическом язвенном колите показано лечение сульфасалазином, а также кортикостероидами (гидрокортизон).
При аллергических колитах используют антигистаминные препараты (димедрол, пипольфен) и стероидные гормоны (преднизолон, триамсинолон, дексаметазон).
Для лечения лучевого колита применяют антибактериальную терапию, а также лекарства, содержащие 5-аминосалициловую кислоту (месалазин, салофальк).
Независимо от формы колита в качестве общеукрепляющего средства назначают витамины А, С, К и группы В. Применяют физиопроцедуры: субаквальные и хвойные ванны, грязевые аппликации, УВЧ, электрофора с новокаином, индуктотермию.
Диета при колите
Теперь обсудим, какая диета при колите полезна, а от каких продуктов придется отказаться.
При колите больному обычно назначают диету № 4.
Ваш лечащий врач может предложить одну или несколько из этих диет, в зависимости от типа вашего колита и состояния, в котором вы находитесь:
- Диета с низким содержанием углеводов. Диета с низким содержанием остатков легко усваивается, когда ваши симптомы острые или тяжелые. Он ограничивает потребление клетчатки и жира и делает акцент на мягких, хорошо приготовленных продуктах. Если у вас временная инфекция или лучевой колит, ваш лечащий врач может порекомендовать диету с низким содержанием жиров.
- Противовоспалительная диета. Чтобы снизить уровень хронического воспаления, ваш лечащий врач может порекомендовать вам избегать продуктов, вызывающих сильное воспаление, особенно продуктов быстрого приготовления и обработанных продуктов с высоким содержанием сахара и жира. Они могли бы предложить больше полезных ненасыщенных жиров для снятия воспаления, таких как оливковое масло, авокадо, орехи и жирная рыба. (Средиземноморская диета, естественно, обладает противовоспалительным действием.)
- Элиминационная диета. Если у вас воспалительное заболевание кишечника, ваш лечащий врач, скорее всего, порекомендует исключающую диету, чтобы изолировать продукты, вызывающие обострение ваших симптомов. Исключающая диета исключает определенные виды продуктов, а затем систематически добавляет их обратно, чтобы вы могли наблюдать, как ваш кишечник реагирует на них. После временной элиминационной диеты вы можете использовать то, чему научились, для разработки индивидуальной, долгосрочной поддерживающей диеты.
Что нельзя есть при колите?
Многие люди обнаружили, что один или несколько из следующих продуктов вызвали их симптомы колита:
- Алкоголь
- Кофеин
- Газированные напитки
- Молочные продукты (при непереносимости лактозы)
- Сушеные бобы, горох, бобовые культуры, сухофрукты или ягоды
- Фрукты с мякотью или семенами
- Продукты, содержащие серу или сульфат
- Продукты с высоким содержанием клетчатки (включая цельнозерновые продукты)
- Острые соусы и острая пища
- Мясо
- Орехи и хрустящее ореховое масло
- Попкорн
- Продукты, содержащие сорбит (жевательная резинка и конфеты без сахара)
- Сырые овощи
- Рафинированный сахар
- Семечки
Лечится ли колит?
Острый колит, вызванный временной инфекцией, пищевой непереносимостью или радиационным воздействием, обычно проходит сам по себе. Инфекции длятся около недели, в то время как лучевой колит длится несколько месяцев. Некоторые виды инфекций, возможно, потребуется лечить антибиотиками, чтобы избавиться от них, особенно паразитарные инфекции. Аллергический колит проходит, когда вещество, на которое у вашего ребенка была аллергия, выводится из организма.
Колит, который является острой реакцией на хроническое заболевание, нуждается в лечении для полного исчезновения. Ишемический колит, возникающий в результате синдрома ишемии кишечника, не пройдет до тех пор, пока кровоток в вашей толстой кишке не восстановится. Диверсионный колит у людей с колостомией не пройдет до тех пор, пока колостома не будет отменена и не будет восстановлено полное использование толстой кишки (операция по наложению анастомоза). Для некоторых людей эти решения невозможны.
Хронический колит, вызванный воспалительным заболеванием кишечника, является пожизненным заболеванием. Он не исчезнет навсегда, но может пропасть на некоторое время. Это называется ремиссией. Лечение воспалительных заболеваний направлено на улучшение ваших симптомов и продление ремиссии как можно дольше. Это также верно, если ваш колит вызван другим заболеванием, которое невозможно вылечить. В некоторых случаях хирургическое вмешательство может заставить его исчезнуть.
Частые вопросы
Чем характеризуется колит?
Колит характеризуется воспалением оболочки толстой кишки, что приводит к симптомам, таким как боли в животе, понос, кровь в кале и вздутие живота.
Какие могут быть причины развития колита?
Причины колита могут быть разнообразны, включая инфекции, автоиммунные заболевания, нарушения питания, стресс, аллергии и даже генетические факторы.
Каковы методы лечения колита?
Лечение колита может включать прием противовоспалительных препаратов, изменение питания, прием антибиотиков, применение пробиотиков, а в некоторых случаях может потребоваться хирургическое вмешательство.
Полезные советы
СОВЕТ №1
Следите за своим рационом и избегайте острых, жирных и обильных блюд, которые могут усугубить симптомы колита. Включайте в рацион больше овощей, фруктов, нежирных белков и злаковых продуктов.
СОВЕТ №2
Пейте достаточное количество воды в течение дня, чтобы поддерживать уровень увлажнения в организме и облегчить процесс пищеварения.
СОВЕТ №3
При появлении симптомов обострения колита, обратитесь к врачу для назначения соответствующего лечения и коррекции рационального питания.