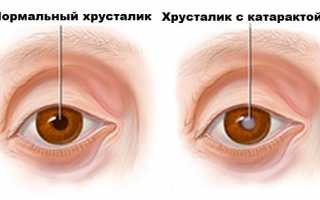
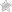Катаракта — это заболевание глаза, которое отличается помутнением тканей хрусталика, что способствует ухудшению зрения. Несмотря на распространённость недуга, его лечение не требует специальных усилий или длительного времени.
Возрастную катаракту вызывают изнашивание и потеря эластичности хрусталика, а приобретённая катаракта может появиться вследствие травм, заболеваний эндокринной системы, а так же из-за длительного приёма некоторых медикаментов.
При появлении первых признаков катаракты можно использовать народную медицину, которая также доказывала свою эффективность во многих случаях. В этой статье рассказывается о том, как диагностируют катаракту глаза, и возможно ли сделать это в домашних условиях.
Что подразумевает это заболевание?

Древние греки назвали эту недугу, при которой шаг за шагом идет помутнение хрусталика. Хрусталик – kataraktes, обозначает водопад. Зрение, при катаракте, как в тумане, человек смотрит как будто сквозь запотевшее стекло.
За последними данными, этой болезнью страдают 17 миллионов людей в мире. На первом месте это, люди семидесяти – восьмидесяти лет. Статистика говорит о том, что у двадцати миллионов людей, болезнь прогрессирует и является причиной слепоты.
Это при том, что методы лечения катаракты, практически, усовершенствованы и нынешние специалисты владеют идеально навыками работы с такой категорией болезни глаз. Единственным выходом увидеть мир с катарактой это сделать операцию.
Но почему то люди бояться этой самой операции, не доверяя специалистам свои глаза. Практически восемьдесят процентов пациентов, приходиться уговаривать сделать операцию, их пугает само слово операция, белые халаты, скальпель и, конечно же, изменения.
Ограничение условий жизни
Никто не задумывается, что катаракта настолько ухудшает качество жизни, что можно в итоге лишиться очень многого, всех красок жизни и восприятия ее. Очень многие пропагандируют народную медицину, играя на чувствах людей и пугая ужасами хирургического вмешательства, естественно, это не более чем бизнес.
В то же время официальная медицина гарантирует стопроцентное восстановление зрения. Народная медицина, к сожалению, такую гарантию не дает. Признаки катаракты чаще всего являются возрастными, это болезнь, которая подстерегает людей, начиная, с сорокалетнего возраста.
Помутнение хрусталика может появиться и в более раннем возрасте, впоследствии травм. По этому, нужно быть осторожным, если занимаетесь активными видами спорта и всегда помнить о безопасности. Беречь себя также нужно от сильного влияния разного рода излучений и постоянного солнечного влияния на глаза.
Очень часто это заболевание приходится на водителей с большим стажем, на пациентов, которые, без назначения врачей, самостоятельно принимают разные лекарственные препараты, впоследствии глаукомы и кратко зоркости.
Главным признаком является постепенное нарушение зрения, которое пациенты характеризируют как появление пленки на глазах.
Хорошему специалисту диагностировать катаракту, совсем не сложно, но нужно понимать, что перед тем как будет сделана операция, необходимо будет пройти массу исследований, чтобы хирург имел полною информацию об особенности ваших глаз и наличии других глазных заболеваний.
Как раз для этого исследования проводятся на современной аппаратуре, которая может дать ответ на все вопросы касаемо ваших глаз. Переживать по этому поводу не стоит, даже наоборот нужно быстрее начать лечение и прийти к отличному результату.
Наберитесь смелости и обратитесь к специалисту, как говорится: «Смелый это не тот, кто боится, а кто сумел преодолеть свой страх» Современная медицина владеет наилучшим арсеналом средств для диагностики и лечения катаракты.
Есть множество видов хирургии катаракты, опытные специалисты, в любом случае сделают все наилучшим образом и уже через семь-десять дней, пациент полностью здоров, сама процедура хирургии катаракты, займет, максимум 15 минут
Детская катаракта
Симптоматика заболевания складывается из нескольких факторов: поражен один глаз или оба, степень помутнения хрусталика, расположение очага помутнения. Родителям сложно установить симптомы катаракты у новорожденных, но эту функцию выполняют врачи ещё в родильном доме.
Потом зрение проверяют у детей в 1 месяц жизни при профилактическом осмотре. В некоторых случаях катаракта имеет свойство проявляться позже следующими признаками:
- Один или оба зрачка становятся серого или белого цвета;
- Движения глаз становятся быстрыми и неконтролируемыми;
- Снижается острота зрения, ребенок не может сфокусировать взгляд на объекте, снижается активное наблюдение за движениями окружающих людей.
Первые признаки развития катаракты выражаются изменениями в поведении ребенка: малыш не может сфокусировать взгляд на игрушках, рассматривает их только одним глазом, в более старшем возрасте у детей с катарактой снижается способность к обучению, им сложно сосредоточиться.
Родителям следует внимательно отнестись к проблеме и обратиться к офтальмологу. Эти симптомы могут сигнализировать не только о катаракте, но и других серьезных заболеваниях. При появлении хотя бы одного из них требуется консультация врача.
Мнение врача:
Диагностика катаракты осуществляется при помощи нескольких методов, включая осмотр глаза, измерение зрительной остроты и осмотр заднего сегмента глаза при помощи биомикроскопии. Врачи также используют методы, такие как определение рефракции и измерение внутриглазного давления. Для более точной диагностики катаракты может потребоваться специальное обследование, такое как ультразвуковая биомикроскопия. Врачи рекомендуют регулярные осмотры глаз для своевременного выявления катаракты и предотвращения ее прогрессирования.

Особенности болезни
https://youtube.com/watch?v=r5yMoqubmxc
Врожденные катаракты составляют менее 1% всех случаев заболевания. Однако, из числа всех врожденных офтальмологических патологий заболевания данного вида составляют более 50%. Врожденные катаракты представляют собой ограниченные по площади помутнения хрусталика, которые не прогрессируют со временем.
Нередко заболевание сопровождается другими аномалиями развития зрительного органа. Классификация катаракт врожденного типа представлена:
-
- Капсулярной катарактой.
Данное заболевание подразумевает ограниченное помутнение капсулы хрусталика, передней или задней. Степень повреждения хрусталика может быть разной, соответственно, и степень поражения зрения отличается. Нередко развитие болезни провоцируют заболевания, перенесенные женщиной во время вынашивания ребенка, или внутриутробные воспаления.
-
- Полярной катарактой.
При таком типе заболевания кроме капсулы поражается также вещество хрусталика, расположенное возле переднего и заднего полюса. Такой тип катаракты глаз чаще всего протекает двусторонне. Уровень снижения зрения в данном случае может быть различным, в зависимости от формы и размеров катаракты.
-
- Слоистой катарактой.
Это наиболее распространенная форма заболевания врожденного типа. Протекает она, как правило, двусторонне. Помутнение локализуется по центру, что приводит к стремительному и значительному снижению зрения.
-
- Ядерной катарактой.
Заболевание данного типа затрагивает сразу оба глаза. Часто оно возникает на фоне наследственной предрасположенности. Зрение при ядерной катаракте падает стремительно, нередко до отметки -0,1 и даже ниже. В некоторых случаях, если помутнение локализуется на эмбриональном ядре, зрение может сохраняться или ухудшаться, но незначительно.
-
- Полной катарактой глаз.
Симптомы заболевания в таком случае определяются степенью помутнения хрусталика. Если катаракта развивается полностью, мутнеет сразу весь хрусталик. Такая разновидность врожденной катаракты глаз развивается либо до рождения ребенка, либо в первые несколько месяцев его жизни. Болезнь протекает двусторонне и сопровождается другими аномалиями развития зрительного органа.
-
- Осложненной катарактой.
Заболевание данного типа развивается на фоне различных болезней, например, сахарного диабета, галактоземии, вирусной краснухи и др. Нередко врожденная осложненная катаракта сопровождается дефектами со стороны иных органов, например, глухотой или пороками сердца.
Если у ребенка диагностирована врожденная катаракта, операция может понадобиться в тех случаях, когда помутнение хрусталика препятствует поступлению лучей света на сетчатку. Лечение катаракты у детей необходимо начинать как можно раньше, ведь ее наличие мешает нормально развиваться отделу головного мозга, отвечающему за зрение.
Интересные факты
- Офтальмоскопия.Это один из самых распространенных методов диагностики катаракты. Врач использует специальный прибор, называемый офтальмоскопом, чтобы осмотреть глазное дно. При катаракте хрусталик становится мутным, и врач может увидеть это во время осмотра.
- Щелевая лампа.Щелевая лампа — это еще один прибор, который используется для диагностики катаракты. Он позволяет врачу детально осмотреть глаз, включая хрусталик. Щелевая лампа также может использоваться для измерения внутриглазного давления, которое может быть повышено при катаракте.
- Ультразвуковая биомикроскопия.Ультразвуковая биомикроскопия — это метод диагностики катаракты, который использует ультразвуковые волны для создания изображения хрусталика. Этот метод позволяет врачу оценить плотность хрусталика и определить степень его помутнения.

Механизм развития
Катаракта по факту является следствием дистрофических изменений в тканях хрусталика. По результатам некоторых исследований, основное подспорье для развития катаракты создают так называемые «свободные радикалы», образующиеся в клетках хрусталика под воздействием УФ-лучей.
Биохимические реакции, происходящие при участии световых лучей, производят токсические соединения, приводящие к необратимым изменениям в структуре белков хрусталика. В молодом возрасте естественной защиты организма от негативного воздействия таких токсических изменений для сохранения здорового зрения достаточно.
Но с возрастом защитные процессы становятся менее активными, белки «природной линзы» подвергаются дистрофическим процессам и ее прозрачность уменьшается. Кроме возрастных изменений, огромную роль в развитии катаракты играет ослабление иммунной системы и нарушения питания глаза.
Опыт других людей
Катаракта – серьезное заболевание глаз, которое требует своевременной диагностики. Люди, обратившиеся за помощью, отмечают, что методика определения катаракты включает в себя несколько этапов. Врач проводит осмотр глазного дна, измеряет внутриглазное давление и осуществляет биомикроскопию. Пациенты отмечают, что точность диагностики и профессионализм врачей позволяют выявить катаракту на ранней стадии и назначить эффективное лечение.
Классификация
Специалисты-офтальмологи выделяют четыре основных фазы развития такого заболевания, как катаракта:
- 1-я фаза — начальная катаракта: при ней наблюдается незначительное снижение зрения.
- 2-я фаза — незрелая катаракта: острота зрения уменьшается более чем на 10 процентов.
- 3-я фаза — зрелая катаракта: при этой форме больной способен видеть только свет.
- 4-я фаза — перезрелая катаракта: она характеризуется самостоятельным рассасыванием хрусталика.
На данной фазе развития катаракты может появиться небольшое улучшение остроты зрения, однако вместе с тем возрастает и риск развития осложнений. Катаракта бывает двух типов: врожденная и приобретенная. Если врожденная катаракта редко прогрессирует, то приобретенная чаще склонна к развитию.
Врожденная
Причиной появления врожденной катаракты являются наследственный фактор и перенесенные матерью во время беременности инфекционные заболевания (герпес, сифилис, токсоплазмоз, краснуха и др.). Врожденная патология встречается в одном случае на две тысячи новорожденных. Отличается четко очерченными границами, бывает односторонней и двухсторонней.
Приобретенная
- Возрастная катаракта возникает, как правило, после 45 лет из-за помутнения и уплотнения хрусталика, со временем прогрессирует, ухудшая зрение и качество жизни человека.
- Лекарственная (или токсическая) катаракта может появиться при длительном применении противомалярийных, противоэпилептических препаратов, кортикостероидов и др.
- Травматическая катаракта образуется при попадании в глаз инородного тела или в результате механического удара.
- Осложненная катаракта возникает при глаукоме, близорукости и других заболеваниях.
- Обменная катаракта чаще всего выявляется у пациентов с сахарным диабетом и другими заболеваниями обмена веществ.
- Лучевая катаракта — это ухудшения зрения в результате поражения глаз рентгеновским или инфракрасным излучением.
Также различают первичную и вторичную катаракту. Вторичная катаракта возникает в послеоперационном периоде и проявляется помутнением задней капсулы хрусталика, а также ухудшением зрения и помутнением перед глазами.
Типы поражения хрусталика по степени расположения
В зависимости от расположения помутнения хрусталика различают следующие виды катаракт:
- кортикальная (корковая) катаракта, развивается медленно, у человека может долго наблюдаться хорошее зрение;
- субкапсулярная катаракта, характеризуется появлением избыточного количества жидкости и образование вакуолей под передней или под задней капсулой;
- ядерная катаракта, при которой появляется уплотнение хрусталика, ядро становится бурым или черным, а у пациентов наблюдается близорукость и улучшенное сумеречное зрение;
- полярная катаракта, возникает по причине помутнения периферических отделов хрусталика; если поражение передней зоны существенно не влияет на зрение, то при задней полярной катаракте человек видит значительно хуже;
- веретенообразная катаракта — помутнение хрусталика, напоминающее по форме веретено, происходит от передней до задней капсулы, приводит к сильному падению зрения;
- слоистая катаракта — врожденная форма болезни, характеризуется чередованием в хрусталике замутненных и прозрачных слоев, зрение ухудшено;
- шовная катаракта появляется при замутнении шва плодного ядра хрусталика, зрение не изменяется;
- пленчатая катаракта, происходит рассасывание определенных участков хрусталика и срастание задней и передней капсулы, которое сопровождается значительной потерей зрения.
Этапы заболевания возрастной природы
Катаракта этого типа переживает несколько стадий:
- при начальной происходит помутнение хрусталика по периферии — вне оптической зоны;
- при незрелой катаракте помутнение продвигается в центральную оптическую зону, помутнение хрусталика вызывает заметное снижение остроты зрения;
- при зрелой катаракте всю зону хрусталика занимают помутнения, острота зрения снижается до уровня светоощущения;
- при перезрелой катаракте случается дальнейшее прогрессирование катаракты, происходит распад хрусталиковых волокон, разжижается вещество хрусталика, хрусталик становится однородного молочно-белого оттенка.
Скорость созревания

По данным офтальмохирургов у двенадцати процентов пациентов случается быстро прогрессирующее созревание катаракты. Со времени развития болезни до обширного помутнения хрусталика, которое нуждается в незамедлительном хирургическом вмешательстве, проходит от четырех до шести лет.
У пятнадцати процентов пациентов наблюдают медленно прогрессирующую катаракту, развивающуюся на протяжении десяти-пятнадцати лет. В семидесяти процентах случаев болезнь прогрессирует за шесть-десять лет и уже нельзя обойтись без хирургического вмешательства.
Причины развития
Причины появления катаракты могут быть самые разные. Исходя из причин, вызывающих катаракту, разделяют два вида данного заболевания:
- врожденная катаракта, которая проявляется у ребенка на первых месяцах и годах жизни,
- приобретенная катаракта, появление которой, как правило, происходит у людей старшего возраста.
Причины, вызывающие приобретенную катаракту, следующие:
- Перенесенные травмы глаз, такие как контузии глаз, проникающие ранения глаз острыми осколками.
- Изменения глаз, связанные с возрастом. Они встречаются у людей в возрасте 50 лет и старше. Появление их обусловлено нарушением обмена веществ.
- Эндокринные болезни, в частности сахарный диабет и другие.
Кроме того, катаракта может появиться после операции на глазном яблоке, при которой остается только капсула хрусталика, со временем мутнеющая. Есть данные о взаимосвязи появления катаракты и нарушением обменных процессов в организме, но о точных причинах развития болезни доподлинно неизвестно.
Можно перечислить факторы, которые повышают риск развития катаракты:
- никотиновая зависимость,
- несбалансированное питание (потребление сахарозаменителей, типа сорбитола; избыток углеводов),
- заболевания внутренних органов, которые не получили адекватного лечения (гипертония, сахарный диабет).
Можно ли предотвратить поражение хрусталика?
Глазная катаракта чаше всего связана со старением организма. Поэтому для ее профилактики существуют лишь общие рекомендации:
- здоровый образ жизни, умеренное потребление кофеиносодержащих напитков;
- избавление от вредных привычек;
- контроль веса;
- регулярные умеренные физические нагрузки;
- позитивный настрой, избегание стрессовых ситуаций.
Соблюдение этих несложных правил не является гарантом того, что катаракта не возникнет. Но их несоблюдение наверняка приведет к помутнению глазного хрусталика. Глазам необходима постоянная защита от ультрафиолета и микроволновых излучений.
Некоторые стероидные, антигистаминные, противозачаточные препараты могут спровоцировать появление катаракты. С осторожностью следует принимать антидепрессанты и транквилизаторы. Людям с сахарным диабетом необходим постоянный врачебный контроль.
Измерять уровень сахара в крови следует регулярно. Не пренебрегать назначенным лечением. Независимо от степени катаракты, симптомов лечение, профилактику можно подобрать каждому.
Как диагностируют катаракту?
Обследование пациентов, у которых есть катаракта – непростая задача, а к операции необходимо тщательно и заведомо готовиться. При наличии выраженных помутнений в хрусталике очень сложно, а порой просто невозможно обойтись только стандартными методами офтальмологического обследования.
Может потребоваться проведение ряда дополнительных специальных современных диагностических приборов.
- Стандартные методы офтальмологического обследования (они еще известны под названием «рутинные»):
- визометрия – определение остроты зрения;
- офтальмоскопия – осмотр глазного дна;
- тонометрия – измерение внутриглазного давления;
- периметрия – исследование полей зрения;
- биомикроскопия – исследование переднего отрезка глаза.
Особое внимание здесь уделяется биомикроскопии – исследованию глазного яблока с помощью специального прибора – щелевой лампы. Это своего рода микроскоп, который позволяет получить оптический срез хрусталика, детально и под большим увеличением исследовать его структуру, определить локализацию и размер его помутнений.
- Дополнительные (специальные) методы исследования, выполнение которых является обязательным для каждого пациента. Они нужны для расчета силы искусственного хрусталика (интраокулярной линзы):
- рефрактометрия;
- определение передне-задней оси (ПЗО) глазного яблока.
- Дополнительные (специальные) методы исследования, выполняемые по показаниям. Они необходимы для выбора той или иной техники операции, типа ИОЛ и т.д. УЗИ применяется, в основном, при выраженных помутнениях в хрусталике и стекловидном теле для диагностики и локализации структурных изменений в полости глаза, а также для определения их характера и распространенности:
- УЗИ;
- эндотелиальная биомикроскопия;
- ультразвуковая биомикроскопия;
- ОСТ – когерентная томография сетчатки и зрительного нерва.
- Лабораторные методы исследования (в рамках подготовки к операции). Они включают ряд анализов и обследований. Это делается для того, чтобы выявить противопоказания к операции и найти очаги хронической инфекции, которые могут осложнить течение послеоперационного периода.
Принцип лечения
Катаракты можно лечить двумя способами:
- медикаментозно,
- хирургически.
Медикаментозное лечение катаракты насчитывает много разных способов. Все методы медикаментозного лечения необходимы для профилактики развития помутнений хрусталика, улучшение метаболизма в нем и улучшения качества внутриглазных обменных процессов.
Лекарственные препараты включают в себя витамины, комплекс биогенных препаратов, гормональные добавки, различные экстракты животного и растительного происхождения, аминокислоты.
Следует скептически относиться к рекламным проспектам и вкладышам всевозможных фирм, гласящим, что препараты, принимаемые при катаракте способны вызывать «рассасывание уже помутневших белков хрусталика». Подобные утверждения ни на чем не основаны и не соответствуют действительности.
Оперативное лечение
Хирургической вмешательство – это единственный способ лечения катаракты. Суть операции состоит в том, что мутный хрусталик удаляют (т.н. экстракция катаракты) и заменяют его искусственным глазным хрусталиком (ИОЛ — интраокулярная линза).
Как правило, оперативное вмешательство показано в тех случаях, когда зрение пациента составляет 10-20 процентов или меньше. Хирург определяет методику удаления хрусталика.
На сегодняшний день наиболее часто предлагается дробление мутного хрусталика ультразвуком, «отсасывание» раздробленного хрусталика из полости глаза, осуществляемое через 2-3-миллиметровый разрез, с последующей имплантацией в глазную полость искусственного хрусталика глаза (т.н. интраокулярной линзы), сделанного из материала высочайшего качества.
Лечение у детей
У детей врожденная катаракты может проявиться в любом возрасте. Прогрессирование данной болезни зависит от генетических аномалий, пороков развития и заболеваний, перенесенных матерью или плодом в период беременности. Различают частичную и полную врожденную катаракту.
Врожденная катаракта может сопровождаться снижением зрения разной степени тяжести. Если у ребенка частичная катаракта, хирургическое лечение показано не всегда. При полных катарактах оперативное вмешательство обязательно, чем раньше, тем лучше, поскольку это поможет избежать амблиопии (слепоты от бездействия).
Медикаментозное лечение

Для поддержания зрения офтальмолог может прописать глазные капли в зависимости от степени развития катаракты. Видов их много. Их действие основывается на снабжении глазного яблока дополнительными витаминами и необходимыми веществами.
Неплохими являются капли «Квинакс», «Витафакол», капли Смирнова, «Витайодурол». Но стоит понимать, что они не смогут вылечить катаракту. Да, они замедлят ход болезни и помогут оттянуть проведение операции.
Но для поддержания зрения их придется капать постоянно, не делая продолжительных перерывов. Поэтому не стоит сильно надеяться на действие прописанных врачом капель или народные способы лечения. Лучше быстрее провести операцию и наслаждаться хорошим зрением!
Хирургическое вмешательство
К сожалению, восстановить замутненный хрусталик глаза невозможно ни какими лекарствами. Народные средства и медикаменты способны лишь замедлять развитие катаракты, поддерживать зрение и оттягивать необходимость хирургического вмешательства.
Единый способ полностью восстановить зрение – проведение операции или лечением лазером. На сегодняшний день различают 2 вида хирургического лечения катаракты: факоэмульсификация и экстракапсулярная экстракция.
Последняя представляет собой довольно тяжелую операцию с наложением швов. Это полостная операция. Делается крупный разрез в 10-12 мм там, где соединяются склера и роговица. Удаляется хрусталик, а вместо него ставится искусственный имплантат.
Такая операция требует нахождение пациента на стационаре и имеет риск возможности осложнений. Может возникнуть воспалительный процесс на месте шва. Реабилитационный период после экстракапсулярной экстракции затягивается на несколько недель.
Общий наркоз тоже дает серьезную нагрузку на сердце пожилого человека. Поэтому все меньше клиник осуществляют данный метод лечения. Вместо него предпочитают делать ультразвуковую факоэмульсификацию.
Эта операция не оставляет швов и поэтому дает возможность избежать воспалительного процесса в дальнейшем. Делается микропрокол диаметром всего в 1,6 мм. Под воздействием ультразвука хрусталик разжижается и выводится через специальный зонд.
А взамен хирург ставит гибкую интраокулярную линзу. Благодаря тому, что анестезия производиться местная капельная, исключается риск неблагоприятного воздействия на сердечно-сосудистую систему пациента. Это позволяет проводить операцию человеку в любом возрасте, не беспокоясь за то, как он выдержит наркоз.
Место прокола самогерметизируется и поэтому нет нужды в наложении швов. Не требуется длительной реабилитации после операции. Нет необходимости недели проводить в клинике и дискомфортно себя чувствовать из-за невозможности видеть что-либо.
Оперативное лечение
Привычный образ абсолютно не нарушается. Уже через пару часов пациент сможет различать предметы. И всего спустя пару дней полностью восстановится острота зрения. Факоэмульсификация совершенно безвредная и безболезненная операция.
К своему привычному образу жизни человек сможет вернуться уже на следующий день. Причем с хорошим зрением. Метод давно зарекомендовал себя благодаря надежности, эффективности и простоте.
Лазерное лечение

Еще одним достойным способом лечения катаракты является лазерная операция. Занимает она всего 15-20 минут времени, при этом безболезненная и высоко результативная. Проводиться также под местной капельной анестезией.
Через пару дней человек восстанавливается и прекрасно видит окружающий мир. Проведение операции занимает всего один день, не больше. Реабилитационный, пациент проводит дома. При этом он не является беспомощным.
Спустя 2-3 часа он уже начинает различать предметы. Постепенно зрение улучшается. И через 2-3 дня достигает своего пика. Сверхточность, простота, операции, скорый восстановительный период являются главными достоинствами лазерного лечения.
Следует понимать, что несмотря на легкость проведенной операции, пациенту в первое время нельзя испытывать особых физических нагрузок. Никаких резких движений, наклонов и поворотов головы! Никаких тяжестей, весом более 3 килограмм!
Желательно в первые недели не напрягать лишний раз зрение и избегать телевизора и компьютера. Если же операция была проведена в теплое время года, первое время на улицу следует выходить в солнечных очках. Не рекомендуется смотреть на источники света.
Но не стоит волноваться. Уже всего лишь месяц-полтора можно возвращаться к обычному режиму дня. Зато уже с острым зрением! Один месяц небольших лишений – это совсем маленькая плата по сравнению с тем, что человек приобретает возможность хорошо видеть!
В любом возрасте, даже после 80, человек может вернуть себе остроту зрения! Не стоит бояться операции и пытаться оттянуть ее с помощью лечением народными средствами или каплями для глаз. Лучше сразу провести хирургическое вмешательство, но зато через пару дней видеть, чем годами страдать от постепенного ухудшения зрения.
Народная медицина
Для усиления эффекта воздействия традиционных медикаментов и сокращения восстановительного периода после хирургического вмешательства рекомендуется применение средств народной медицины. Наиболее часто лекарственные средства готовятся на основе:
- Винограда. Приготовление лекарственного средства осуществляется в весеннее время. Для этого собирают сок из лозы. Его закапывают в глаза по одной капле. Процедура должна повторяться каждые два часа в течение недели. Это отличный лечебный и профилактический метод при катаракте.
- Алоэ. Для приготовления народного лекарства необходимо взять один литр воды и очистить ее с помощью серебра. Для этого берется украшение или столовый прибор из данного металла и погружается в воду на неделю. По истечении этого времени серебро из воды необходимо достать. Она будет использоваться для приготовления лекарства. Лист алоэ мелко нарезается и заваривается в воде. В полученное лекарственное средство добавляется одна столовая ложка меда. После остывания препарат процеживается и применяется для закапывания глаз ежедневно. В один глаз необходимо капать одну каплю народного лекарства.
- Картофеля. При хранении клубней в определенных условиях наблюдается их прорастание. Для приготовления лекарства осуществляется применение именно ростков. Их нужно предварительно помыть, нарезать и посушить. Три столовых ложки полученного сырья необходимо засыпать в стеклянную емкость и залить стаканом водки. Настаивается лекарственное средство две недели. По истечении этого времени препарат процеживается и используется для приема внутрь три раза в день. Одноразовая доза лекарственного средства составляет одну столовую ложку. Лечение ростками необходимо продолжать в течение трех месяцев.
- Моркови. Народный препарат готовится на основе свежевыжатого морковного сока, который необходимо предварительно тщательно процедить. Его нужно взять 140 миллилитров и смешать с 40 миллилитрами свекольного сока. В полученную смесь добавляется сок салатного цикория в количестве 20 миллилитров. Прием лекарственного средства осуществляется внутрь один раз в сутки. В период применения данного народного препарата категорически запрещается употребление мясных продуктов. В противном случае будут наблюдаться нежелательные эффекты.
- Грецких орехов. Готовится лекарство на основе ядер орехов. Их необходимо взять 100 грамм, измельчить и смешать с оливковым маслом. Настаивать народное лекарство рекомендуется 7 дней. В этот период необходимо периодически взбалтывать лекарственное средство. По истечении недели препарат процеживается. Его используют для закапывания глаз несколько раз в сутки. В один глаз нужно 2 капли лекарственного средства. После закапывания глаз веки необходимо растирать.
- Шпината. Приготовление народного препарата осуществляется на основе сока данного растения. Для этого необходимо предварительно измельчить шпинат в блендере и отцедить из него сок через марлю. Сок шпината смешивается с морковным соком в соотношении 1:1. Прием лекарственного средства должен проводиться три раза в сутки по 100 миллилитров.
Причины появления данного заболевания зависят от образа жизни человека и сопутствующих заболеваний. При появлении первых симптомов болезни необходимо сразу же начинать ее лечение. С этой целью используется медикаментозная терапия или хирургическое вмешательство. Людям, которые находятся в группе риска, рекомендуется постоянно проводить профилактику катаракты.
Мифы о катаракте
-
- Миф 1. Катаракту можно вылечить лекарственными препаратами или народными методами.
Неправда, лекарств, которые могут излечить это заболевание, не существует. Единственный метод лечения – хирургический.
-
- Миф. 2. Перед удалением катаракты следует подождать, чтобы она «созрела».
Такое заблуждение нередко возникает даже у врачей районных поликлиник. Действительно, раньше, когда не было современного оборудования, хирургу было легче удалить зрелую катаракту. Сейчас же во всех цивилизованных странах мира вопрос о хирургическом лечении катаракты поднимается уже при снижении остроты зрения до 50-60 %.
Восстановление режима ребёнка
После удаления катаракты малышу требуется оптическая коррекция, которая будет обеспечивать правильное фокусирование лучей света на сетчатку. Для этих целей прописывают очки или контактные линзы, либо имплантируют в глаз искусственный хрусталик.
Очки являются безопасным способом скорректировать зрение у детей, которые перенесли лечение катаракты. Этот метод рекомендуют пациентам, у которых помутнение затрагивало оба глаза. Очки, как правило, имеют сильные, но толстые линзы, и назначаются на постоянной основе.
Естественный хрусталик имеет прозрачную и гибкую структуру, обеспечивая четкое и ясное виденье объектов на разных расстояниях. Поскольку терапия катаракты подразумевает удаление хрусталика, после лечения ребенок теряет способность фокусировать взгляд.
Восстановить зрение позволяют мультифокальные и бифокальные очки. Мультифокальные обеспечивают зрение вблизи, вдали и на средние расстояния. Бифокальные линзы позволяют четко видеть вблизи и вдаль.
Дети, у которых катаракта имелась только в одном глазу, не могут пользоваться очками. Им назначают имплантацию искусственного хрусталика или ношение контактных линз. Обычно выписывают жесткие воздухопроницаемые линзы большой оптической силы, которые не причиняют дискомфорт.
Для правильного подбора параметр линз требуется несколько посещений врача. Офтальмолог должен проинформировать родителей о правилах ношения линз и уходе за ними. Поскольку носить линзы нужно каждый день, родителям следует научить ребенка снимать и надевать их.
Должный уход за контактными линзами и соблюдение режима ношения – гарантия комфортного зрения. По мере роста ребенка потребуется замена контактных линз. Примечательно, что в раннем возрасте оптические системы нужно менять часто.
При выявлении помутнения на ранней стадии и адекватном лечении избавить ребенка от катаракты и предотвратить осложнения удается в подавляющем большинстве случаев. Катаракта у новорожденных часто сочетается с косоглазием, а у детей постарше – с амблиопией или синдромом ленивого глаза.
Через мутный хрусталик глаз не получает информацию об окружающем мире, поэтому в процессе роста ребенок не может учиться видеть. Отмечается значительное ухудшение зрения, которое проявляется в поведении ребенка.
Внутренние заболевания
Привычный образ абсолютно не нарушается. Уже через пару часов пациент сможет различать предметы. И всего спустя пару дней полностью восстановится острота зрения. Факоэмульсификация совершенно безвредная и безболезненная операция.
Мозг не получает четкие картинки и «выключает» глаз, который видит хуже, чтобы исключить зрительный дискомфорт. Участок мозга, отвечающий за восприятие изображения, перестает функционировать, атрофируются мышцы и нервы, развивается амблиопия.
Хирургическое лечение катаракты и оптическая коррекция – первый этап восстановления зрения у детей с офтальмологическими нарушениями. Терапии синдрома ленивого глаза нужно уделить максимум внимания. На то, чтобы избавиться от заболевания и восстановить функциональность глаза, может уйти несколько лет.
Амблиопию после односторонней и двусторонней катаракты лечат по-разному, поэтому нужно обратиться к хорошему специалисту. Нередко даже после длительной терапии остаются дефекты зрительной системы. Часто при неправильной диагностике врожденной катаракты начинают лечить амблиопию, только усугубляя состояние ребенка.
Главные опасности катаракты у детей – амблиопия и последующая необратимая слепота. Врожденное помутнение, которое не подвергли лечению в первые недели от рождения ребенка, в большинстве случаев заканчивается утратой зрения. Только раннее выявление патологии и грамотное лечение гарантируют комфортное зрение в будущем. Очень важно обеспечить правильное развитие зрительной системы малыша.
Прогноз

Прогноз при своевременной диагностике и лечении вторичной катаракты для жизни и трудоспособности благоприятный. Отсутствие адекватной терапии – причина частых рецидивов, в дальнейшем возможна необратимая потеря зрительных функций.
Современные направления в профилактике вторичной катаракты предполагают использование фотодинамической терапии и моноклональных антител к эпителиоцитам хрусталика.
Хирургическая профилактика сводится к индивидуальному подходу к выбору модели, материала и дизайна края интраокулярной линзы с учетом анатомо-физиологических особенностей строения глаза. Медикаментозные превентивные меры требуют местного и перорального применения нестероидных противовоспалительных средств и глюкокортикостероидов.
Осложнения
Катаракта хрусталика требует своевременного правильно подобранного лечения. В тяжелых случаях при диагнозе «катаракта глаза» хрусталик набухает, отток жидкости внутри органа нарушается. Осложнения проявляются вторичной глаукомой, при которой повышается внутриглазное давление.
В этом случае оказывается большая нагрузка на зрительный нерв. Кровообращение в тканях глаза значительно ухудшается, сигналы зрительного центра не доходят до головного мозга.
Запущенная форма при диагнозе «катаракта хрусталика» влечет за собой полную утрату зрения, которое не подлежит восстановлению. Только своевременное обращение к врачу-офтальмологу сможет защитить от опасных последствий катаракты глаза.
Профилактика
Профилактика катаракты включает в себя лишь общий перечень мер. Заболевание чаще всего является проявлением старения организма, поэтому рекомендуется соблюдать правила здорового образа жизни.
Курение, злоупотребление алкоголем, ожирение, отсутствие физических нагрузок, частые стрессы нужно полностью исключить из своей жизни. Тем более что такие меры предостерегут от многих болезней, кроме катаракты.
Среди специальных рекомендаций следует назвать защиту глаз от излучений ультрафиолета, осторожное применение лекарств, контроль сахара в крови, соблюдение всех техник безопасности, чтобы уберечь глаза от травм. Для предотвращения врожденной катаракты у новорожденного следует проводить профилактику вирусных заболеваний у беременных.

Источник: oftalmika.com, antirodinka.ru, udoktora.net, mgido.ru, fitfan.ru
Офтальмологические клиники
Частые вопросы
Как диагностировать катаракту?
Диагностика катаракты Для постановки точного диагноза на первичном консультативном приеме проводят следующие исследования: биомикроскопия глаза с применением щелевой лампы, осмотр глазного дна и определение внутриглазного давления при помощи современного оборудования, определение остроты и полей зрения.
Как офтальмолог определяет катаракту?
На первичном диагностическом осмотре с помощью специального офтальмологического «микроскопа» — щелевой лампы — офтальмолог изучает структуры глаза в проходящем свете. Врач без труда обнаружит даже начальные изменения в хрусталике и поставит диагноз «катаракта».
Как врач определяет катаракту?
Прежде всего определяют остроту зрения, поле зрения, измеряют внутриглазное давление, выполняют ультразвуковые, электрофизиологические исследования сетчатки и зрительного нерва. Затем с помощью щелевой лампы врач определит степень зрелости катаракты и помутнения хрусталика.
Как определить глаукома или катаракта?
На ранних этапах глаукома у людей проявляет себя затуманиванием зрения, аналогичный симптом наблюдается при катаракте. Возможно также появление радужных кругов при взгляде на источники света, понижение зрения, сужение его полей. На поздних стадиях появляется боль в глазах, головная боль, иногда рвота.
Полезные советы
СОВЕТ №1
Регулярно проходите профилактические осмотры у офтальмолога, особенно если у вас есть факторы риска для развития катаракты, такие как возраст, сахарный диабет или травмы глаз.
СОВЕТ №2
При появлении первых признаков изменения зрения (например, размытости, сложности с восприятием цветов или бликов в глазах) обратитесь к офтальмологу для диагностики и назначения лечения.