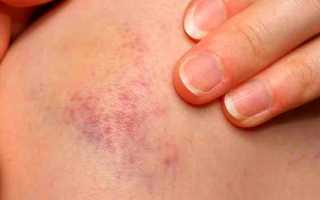
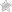Геморрагические диатезы представляют собой группу заболеваний, которые сопровождаются повышенной кровоточивостью.
Геморрагические диатезы по сути представляют собой особое состояние организма, причем наиболее характерным признаком патологии является чрезмерная кровоточивость. Причиной заболевания может быть ряд специфических факторов.
Что такое геморрагический диатез?
Геморрагические диатезы — это группа нарушений свертываемости крови, характеризующихся повышенной склонностью организма к кровотечениям или кровоизлияниям.
Это может произойти в результате широкого спектра основных заболеваний, большинство из которых обычно влияет на процесс свертывания крови. Кровотечение может пойти очень легко, без каких-либо явных триггерных событий или травм. Самопроизвольное кровотечение из носа, рта или желудочно-кишечного тракта может не указывать на какое-либо серьезное заболевание; но иногда это может быть достаточно серьезным, чтобы быть опасным для жизни.
Обычно, когда человек получает травму и происходит кровотечение, образуется тромб, чтобы остановить кровотечение. В организме присутствует несколько веществ, таких как тромбоциты и факторы свертывания крови, которые помогают в этом процессе.
Классификация
На процесс свертывания крови оказывают влияние три фактора:
- состояние сосудистых стенок;
- достаточное количество функционально полноценных тромбоцитов;
- определенное содержание в крови и соотношение факторов свертывающей и противосвертывающей систем.
В связи с этим геморрагические диатезы в клинической практике подразделяют на три группы:
- Заболевания, обусловленные нарушением свертываемости крови (гемофилия, К-авитаминоз);
- Болезни, связанные с нарушением свойств сосудистой стенки (геморрагичесий васкулит, наследственная телеангиэктазия, С-авитаминоз);
- Состояния, возникшие вследствие уменьшения количества тромбоцитов в крови или при нарушении их функции (болезнь Верльгофа, бензольная интоксикация, аплазия костного мозга).
Причины
Причины геморрагического диатеза можно разделить на два типа:
- приобретенные, которые могут развиваться на протяжении всей жизни, или
- врожденные, которые присутствуют при рождении.
Приобретенные причины включают:
- сосудистые заболевания,
- низкий уровень тромбоцитов,
- дефицит витамина К,
- повышенное разрушение тромбоцитов,
- почечную недостаточность,
- заболевания печени,
- антикоагулянтную терапию и
- приобретенные антитела к фактору свертывания крови.
Сосудистые заболевания относятся к проблемам с кровеносными сосудами, которые могут привести к увеличению кровотечения.
Тромбоциты и витамин К играют важную роль в процессе свертывания крови, а дефицит любого из них может нарушать свертываемость. Поскольку тромбоциты играют ключевую роль в коагуляции, заболевания, приводящие к повышенному разрушению тромбоцитов, такие как аутоиммунная тромбоцитопения ,системная красная волчанка, диссеминированное внутрисосудистое свертывание крови (ДВС-синдром), тромботическая тромбоцитопеническая пурпура и гиперспленизм — факторы риска геморрагического диатеза .
Точно так же хроническое заболевание почек может нарушать функционирование тромбоцитов, что впоследствии может препятствовать свертыванию крови. Что касается заболеваний печени, печень отвечает за создание специфических белков свертывания крови, и заболевание печени может снижать выработку этих белков.
Антикоагулянты, такие как гепарин и варфарин , которые часто используются для снижения риска сердечных приступов или инсультов .намеренно ослабить способность крови к свертыванию. Наконец, приобретенное антитело свертывания крови возникает, когда иммунная система организма атакует белки свертывания крови, что приводит к снижению уровня специфического белка свертывания крови и снижению коагуляции.
С другой стороны, врожденные заболевания, которые могут вызывать геморрагический диатез, включают:
- синдром Бернара-Сулье,
- тромбастению Гланцмана,
- синдром Элерса-Данлоса и
- синдром Ди Джорджи.
Нарушение заживления ран является частым явлением как при синдроме Бернара-Сулье, так и при тромбастении Гланцмана. Между тем, синдром Элерса-Данлоса, который поражает соединительную ткань и нижележащие сосуды, обычно приводит к тому, что у человека очень тонкая кожа, что увеличивает вероятность разрыва кровеносных сосудов и образования синяков. Синдром Ди Джорджи — это заболевание, которое обычно приводит к задержке развития, частым инфекциям, проблемам с сердцем ирасщелина неба , но это также может повлиять на способность человека к свертыванию.
Полезные советы
Почему мы злимся, когда голодны?
Учёные узнали, почему человек злится от голода. Причиной этого являются бактерии, которые живут внутри нас. Исследование микробиологов показало, что клетки некоторых бактерий, таких, как C. perfringens, выделяют вредные токсины в организм человека, когда им не хватает определённых питательных веществ. От этих токсинов люди могут злиться во время голода. Но если “накормить” бактерии, то они начинают вести себя спокойнее.
Некоторые врожденные причины геморрагического диатеза также могут передаваться по наследству или генетически передаваться от родителей к детям.
Эти причины включают болезнь фон Виллебранда и гемофилию, обе из которых являются нарушениями свертывания крови. Болезнь фон Виллебранда является наиболее распространенным наследственным нарушением свертываемости крови и характеризуется значительно низким уровнем фактора фон Виллебранда, белка, который обычно участвует в процессе свертывания крови. Между тем, гемофилия характеризуется недостатком определенного фактора свертывания крови, что приводит к чрезмерному кровотечению.
Этиология и патогенез
Гемофилия представляет собой наследственное заболевание, которым страдают только мужчины, причем сын больного рождается абсолютно здоровым, а ген гемофилии передается от его дочери внуку.
Болезнь характеризуется резким замедлением процесса свертываемости крови, которое обусловлено недостатком плазменных факторов, участвующих в образовании активного тромбопластина.
Выделяют три типа гемофилии — А, В и С, но самым распространенным среди них является тип А, который встречается в 80-90% случаев. Геморрагический васкулит (геморрагический капилляротоксикоз, болезнь Шенлейна — Геноха) является, системным иммуноаллергическим заболеванием, которое чаще всего встречаемся у детей и молодых людей.
В основе геморрагического васкулита лежит аллергическая реакция, сопровождающаяся повреждением эндотелия мелких сосудов и капилляров.
Заболевание нередко возникает вследствие перенесенных инфекций — таких, как грипп, ангина, катар верхних дыхательных путей, а также после переохлаждения и на фоне аллергической реакции на пищевые продукты или медикаменты.
Патология возникает из-за того, что инфекционные факторы и лекарства в организме соединяются с белками тканей, превращаясь в антигены с капилляротоксическими свойствами.
Тромбоцитопеническая пурпура характеризуется снижением содержания тромбоцитов в крови и повышенной кровоточивостью. Этиология и патогенез заболевания до сих пор окончательно не определены.
Известно, что в развитии болезни немалую роль играет аутоаллергический механизм, который заключается в выработке антитромбоцитных антител. Эти антитела закрепляются на поверхности тромбоцитов и повреждают их.
Антитела начинают вырабатываться в результате перенесенной инфекции, интоксикации, а также при повышенной чувствительности к некоторым лекарствам или пищевым продуктам. Чаще всего тромбопенической пурпурой заболевают молодые женщины.
Симптомы
Обычно наблюдаемыми проявлениями и клиническими особенностями геморрагического диатеза являются:
- Красные пятна или петехии
- Анемия, вызывающая чувство усталости или слабости
- Спонтанные или повторяющиеся кровоподтеки
- Большие синяки от незначительных травм или чрезмерное и продолжительное кровотечение после травмы, хирургического вмешательства или стоматологических работ
- Длительные носовые кровотечения
- Кровь в кале или моче
- Кровотечение после инъекций или операции
- Пурпура и экхимозы — при остром и хроническом лейкозе и дефиците витамина К
- Кровоизлияния в суставы, мышцы и органы (указывает на гемофилию)
- Кровоточащие десны
- Сильная меноррагия или менструальное кровотечение, вызывающее анемию
- Сильное вагинальное кровотечение из-за других причин, таких как эндометриоз.

Клиническая картина
В большинстве случаев первые признаки гемофилии проявляются в детстве. У больного возникают длительные кровотечения, причиной которых может стать совсем незначительное механическое повреждение кожи и тканей, например порез. Даже легкий ушиб сопровождается обширными кровоизлияниями в кожу, подкожную клетчатку, мышцы в виде кровоподтеков и гематом. Характерны носовые кровотечения.
Нередко наблюдаются кровоизлияния в суставы, или гемартрозы. Суставы становятся болезненными, у больного повышается температура тела.
В конечном итоге нарушается подвижность сустава с последующим образованием контрактур. Иногда возникают внутренние кровотечения.
Основными лабораторными признаками гемофилии являются значительное увеличение времени свертываемости крови и уменьшение протромбинового времени в сыворотке крови. При этом количество тромбоцитов и продолжительность кровотечения существенно не изменяются.
При обильных кровотечениях появляются симптомы, аналогичные проявлениям острой постгеморрагической анемии.
Следует отметить, что с годами течение болезни становится более легким, а кровотечения возникают реже. На 2-3-и сутки после заболевания геморрагическим васкулитом на коже больного, преимущественно на руках и ногах, появляются геморрагические высыпания в виде эриматозных пятен, диаметр которых составляет 2-5 мм. Характерно симметричное расположение сыпи.
Болезнь нередко протекает с поражением суставов, органов желудочно-кишечного тракта и почек. Суставный синдром чаще всего проявляется артралгиями, реже — артритами с доброкачественным течением. При этом появляются летучие боли, то есть боли, переходящие с одного сустава на другой, и припухлость суставной области.
В тяжелых случаях возникает абдоминальный синдром, характеризующийся кровоизлиянием в стенку кишечника или брыжейку. Больной жалуется на резкие боли в животе, напоминающие приступ кишечной колики. У него может открыться кровавая рвота. Поражение почек характеризуется симптомами гломерулонефрита.
Ремиссии могут быть довольно продолжительными. При отсутствии серьезных осложнений (нефрита, хронической уремии) исход болезни обычно благоприятен.
Тромбоцитопеническая пурпура протекает с периодическими чередованиями обострений и ремиссий.
Основными ее симптомами являются подкожные кровоизлияния и кровотечения из слизистых оболочек, которые могут возникать либо спонтанно, без видимых причин, либо вследствие небольших травм. На руках, нотах и туловище появляются геморрагические высыпания в виде петехий или пятен, которые сначала имеют багрово-красный цвет, а затем становятся синими, зелеными и желтыми.
У больных нередко бывают выраженные носовые, маточные или желудочно-кишечные кровотечения, увеличивается селезенка.
При лабораторном анализе крови обнаруживается тромбоцитопения. В период ремиссии заболевания количество тромбоцитов повышается, однако нормы не достигает.
Количество эритроцитов, гемоглобина и лейкоцитов остается в пределах нормы. Лишь в результате сильных кровотечений может развиться постгеморрагическая анемия.
Осложнения
Осложнения, связанные с нарушением свертываемости крови, в основном можно предотвратить или контролировать с помощью лечения. Но, если их вовремя не лечить, они могут привести к тяжелым осложнениям.
- Кровоизлияние в центральную нервную систему
- Кровотечение в кишечнике
- Кровоизлияние в мягкие ткани
- Трансфузионная инфекция
- Совместное кровотечение
- Боль в суставах
Какой врач лечит геморрагические диатезы?
Профилактикой, диагностикой и лечением заболеваний крови и органов кроветворения занимается врач гематолог. Он, в зависимости от картины заболевания, совместно с другим лечащим специалистом (ревматологом, травматологом, хирургом, акушером-гинекологом , инфекционистом и др.) проведет необходимые консультации и назначит лечение.
Диагностика
Из-за множества потенциальных причин определить, почему у человека возникает геморрагический диатез, может быть довольно сложно. Несмотря на это, диагностика обычно начинается с тщательного сбора личного и семейного анамнеза, особенно с обсуждения индивидуальной истории кровотечений и того, испытывали ли члены семьи подобные кровотечения.
Далее следует физикальное обследование. Часто проводятся дальнейшие лабораторные исследования, которые могут включать общий анализ крови и мочи, кал на скрытую кровь.
Общий анализ крови ищет отклонения в уровнях различных компонентов крови, таких как эритроциты, лейкоциты и тромбоциты.
После получения результатов лечащий врач ставит предполагаемый диагноз. На основе этого назначается расширенная лабораторная и инструментальная диагностика (биохимическое исследование крови, трепанобиопсия, стернальная пункция).
При выявленных геморрагических диатезах, имеющих иммунный генез, возможно проведение теста Кумбса на определение антиэритроцитарных антител, антитромбоцитарных антител, волчаночного антикоагулянта и др.
Дополнительные тесты могут включать УЗИ почек, УЗИ печени; рентген суставов, функциональные пробы на ломкость капилляров (пробы жгута, щипка, манжеточную пробу и др.).
Лечение
При гемофилии показано симптоматическое лечение, которое заключается в проведении переливаний крови или антигемофильной плазмы в количестве от 250 до 400 мл.
В 20 раз активнее нее антигемофильный глобулин. При кровотечениях наибольший эффект достигается сочетанием антигемофильного глобулину аминокапроновой кислоты й фибриногена. В целях профилактики возникновения кровотечений больному необходимо обеспечить щадящий режим, по возможности исключающий любые повреждения и травмы.
В период обострения геморрагического, васкулита показан постельный или полупостельный режим. Лечение целесообразнее проводить в условиях стационара. Больному назначают 10 мл в сутки 10%-ного раствора кальция для приема внутрь или внутривенного введения, по 6 г в сутки салицилата натрия или 1,5-2 г в день амидопирина, по 0,5-1 г в день аскорбиновой кислоты в сочетании с 0,02 г рутина 3 раза в сутки, по 0,05 г димедрола 2-3 раза в день (для приема внутрь).
В тяжелых случаях показано применение преднизолона. При наличии инфекции назначают антибиотики. Если в этом возникает необходимость, используют гемостатические средства.
При легких формах тромбоцитопенической пурпуры показано консервативное лечение с применением кортикостероидов. Больным назначают по 50—80 мг в сутки преднизолона.
При кровотечениях производят капельные переливания крови. Применяют также фибриноген, хлорид кальция, рутин, аскорбиновую кислоту. Если лекарственное лечение не дает положительного результата, показана спленэктомия. После проведения операции содержание тромбоцитов в крови нормализуется.
Геморрагические диатезы мкб 10
В МКБ-10 болезни группы «Геморрагический диатез» считается нозологическим синонимом диагноза Геморрагическое состояние неуточнённое (D69.9).
Источники
- Мамаев А.Н Практическая гемостазиология, Практическая медицина, 2012
- Воробьев А.И. Руководство по гематологии. – М.: Ньюдиамед, 2005
- К.М. Абдулкадыров Клиническая гематология, Питер, 2006
- Ф.Э.Файнштейн Болезни системы крови, Медицина, 1987
- А.Д.Макацария Тромбогеморрагические осложнения в акушерскогинекологической практике, МИА, Москва, 2011
Частые вопросы
Какие симптомы обычно сопровождают геморрагические диатезы?
Геморрагические диатезы обычно сопровождаются кровотечениями различной интенсивности, включая кровотечения из десен, носа, кровоизлияния в кожу и внутренние органы.
Каковы основные причины геморрагических диатезов?
Основные причины геморрагических диатезов могут быть связаны с нарушениями свертываемости крови, дефицитом тромбоцитов, нарушениями сосудистой стенки, нарушениями функции печени или нарушениями функции системы свертывания крови.
Полезные советы
СОВЕТ №1
Обратитесь к врачу для точного диагноза и назначения соответствующего лечения. Геморрагические диатезы могут иметь различные причины, поэтому важно получить профессиональную консультацию.
СОВЕТ №2
Избегайте самолечения и принятия аспирина или других препаратов, которые могут усугубить кровотечение. Вместо этого, следуйте рекомендациям врача и принимайте только назначенные препараты.
СОВЕТ №3
Поддерживайте здоровый образ жизни, включая правильное питание, умеренную физическую активность и избегание травматичных ситуаций, которые могут привести к кровотечениям.