Так как заболевание не слишком распространено, то данных об исследованиях мало, и сложно понять точные причины, что вызывают дистрофию. Однако, в группу риска входят пожилые люди старше 60 лет, так как после преодолевания этого периода сетчатка начинает ослабевать по причине старения и око более подвержено поражению разных зрительных заболеваний.
Чаще всего дистрофия затрагивает одновременно оба глаза, ведь обменные процессы в организме одни и те же. Не стоит беспокоиться по поводу передачи заболевания контактным путём или другими, также не подтверждено то, что дистрофия переходит по наследству.
Каждый человек одинаково подвержен развитию патологии, поэтому периодические осмотры у окулиста требуется проводить всем людям.
Хориоретинальная дистрофия сетчатки глаза

Хориоретинальная дистрофия (ЦХРД) – это дистрофия центральной части сетчатки глаза. Синонимы: центральная дисциформная дистрофия, сенильная макулодистрофия. Это возрастная патология, которая встречается в возрасте 50-60 лет и чаще наблюдается у женщин.
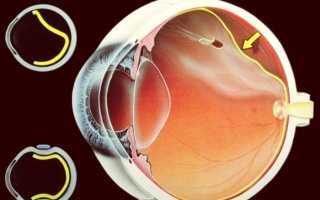
При возрастной дегенерации сетчатки происходят постепенные необратимые изменения в макулярной (центральной) зоне сетчатки, последствием которых является значительная потеря центрального зрения. Ткань сетчатки замещается фиброзной тканью с формированием рубцов.
Обычно этот процесс развивается параллельно на обоих глазах, но в некоторых случаях может происходить с опережением на одном глазу.
Даже в тяжелых случаях ЦХРД не приводит к полной слепоте, поскольку периферическое зрение сохраняется в пределах нормы. Однако при этом полностью теряется способность к выполнению работ, требующих четкого зрения (чтение, письмо, управление транспортными средствами и т. д.).
Частота заболевания увеличивается с возрастом: в возрасте 51–64 лет она составляет 1,6% от общей численности населения, в возрасте 65–74 лет – 11%, старше 75 лет – 28%.
Заболевание имеет хроническое, медленно прогрессирующее течение. Следует дифференцировать его от отслойки сетчатки – это разные патологии. Причины и этиология ЦХРД полностью не выяснены. Перечень факторов, повышающих вероятность её развития, включает:
- Наследственную предрасположенность;
- Ослабление иммунной системы;
- Нарушения кровообращения в сосудистой системе глаз;
- Эндокринные патологии (сахарный диабет);
- Миопию (близорукость) средней и высокой степени;
- Проблемы с сердечно-сосудистой системой (гипертоническая болезнь, атеросклероз);
- Избыточное воздействие на глаза ультрафиолетового излучения;
- Инфекционные, токсические или травматические поражения глаз;
- Нерациональное питание;
- Наличие вредных привычек.
Хориоретинальная дистрофия развивается под влиянием совокупности факторов. Она может быть, как врожденным заболеванием с аутосомно-доминантным типом передачи, так и последствием инфекционно-воспалительного процесса.
К дополнительным факторам риска относят:
- Женский пол;
- Светлую пигментацию кожи и радужной оболочки глаз;
- Злоупотребление курением;
- Оперативное лечение катаракты в анамнезе.
Между базальным слоем, образованным сосудистой и сетчатой оболочками, и пигментным эпителием сетчатки накапливаются коллоидные вещества (продукты распада), происходит перераспределение пигмента и атрофия пигментного эпителия.
Болезнь начинается бессимптомно и прогрессирует медленно. Острота зрения долгое время остается нормальной, но может отмечаться искривление прямых линий, раздвоенность, искажение форм и размеров предметов.
Постепенно появляется расплывчатость изображения при взгляде прямо (как через слой воды), острота зрения начинает снижаться. Этот процесс может стабилизироваться на каком-то этапе, но может и привести к полной потере центрального зрения.
На втором глазу заболевание начинает развиваться не позже, чем через пять лет после поражения первого. В 10% случаев сухая дистрофия переходит в более тяжелую влажную форму. При этом происходит проникновение жидкости (крови) через стенки новообразованных сосудов и её скопление под сетчаткой.
Экссудативная дистрофия имеет четыре стадии развития:
- Отслойка пигментного эпителия. Острота зрения сохраняется, возможны слабые проявления дальнозоркости или астигматизма, появление тумана или мутных пятен перед глазами. Процесс может иметь обратное развитие (прилегание мест отслойки).
- Отслойка нейроэпителия. К вышеуказанным симптомам добавляется значительное снижение зрения, вплоть до утраты возможности читать и писать. Отмечаются нечеткость границ и отек зоны отслойки, патологическое разрастание сосудов.
- Геморрагическая отслойка пигментного и нейроэпителия. Зрение остается низким. Образуется большой розово-коричневый очаг скопления пигмента с четкими границами. Кистовидно измененная сетчатка выступает в стекловидное тело. При разрывах новообразованных сосудов происходят кровоизлияния.
- Рубцовая стадия. На месте поражения образуется фиброзная ткань и формируется рубец.
Диагноз устанавливается на основе опроса пациента, проверки остроты зрения, офтальмоскопии, проведении кампиметрии и теста Амслера (исследований центрального зрительного поля). Из инструментальных методов диагностики применяются:
- Компьютерная периметрия;
- Лазерная сканирующая томография сетчатки;
- Электроретинография;
- Флуоресцентная ангиография глазного дна.
Выбор тактики лечения зависит от формы и стадии процесса. Основная цель – его стабилизация и компенсация. Методы лечения: медикаментозный, лазерный, хирургический.
Важно
При неэкссудативной форме назначаются внутривенные инъекции дезагрегантов, антикоагулянтов и ангиопротекторов, сосудорасширяющие препараты («Кавинтон»), антиоксиданты («Эмоксипин»), витаминотерапия. Лечение должно быть непрерывным и проходить курсами 2 раза в год (осенью и весной).
При экссудативной форме проводится общее и местное лечение, возможна лазерная коагуляция (прижигание) сетчатки с целью ликвидации отека и разрушения неоваскулярной (образованной из патологических сосудов) мембраны. Это позволяет приостановить дальнейшее развитие дистрофического процесса.
Оперативное лечение применяется для улучшения кровоснабжения задней части глаза. Это может быть витрэктомия (удаление части стекловидного тела), вазореконструкция, реваскуляризация (восстановление нормальной сети микрососудов).
Прогноз в целом неблагоприятный, так как восстановить зрение невозможно. Но даже при полной потере центрального зрения остается периферическое, достаточное для самообслуживания в быту и ориентирования в пространстве.
В ходе развития дистрофии уровень центрального зрения существенно снижается. Однако поражение не затрагивает зону периферического зрения, которая продолжает стабильно функционировать.
Благодаря этому даже при тяжелых формах заболевания больной будет нормально ориентироваться в обычной обстановке, хотя и не сможет справиться с такими действиями, как управление автомобилем или чтение, без дополнительных приспособлений, корректирующих зрение.
Стандартная процедура осмотра у офтальмолога не позволяет рассмотреть, в каком состоянии находится периферическая зона глаз. Однако именно на этом участке сетчатки ткани чаще всего поддаются воздействию дегенеративных процессов.
Поскольку обнаружить их и начать лечение удается не сразу в связи с практически бессимптомным течением, больному может грозить ряд дополнительных осложнений, которые в итоге приводят к серьезным нарушениям зрения, например к разрыву тканей или их отслоению.
Данное заболевание чаще всего встречается у людей пожилого возраста со светлой пигментацией радужной оболочки глаз. Структура их кровеносных сосудов усиленно подвергается возрастным изменениям, в результате которых ткани сетчатки начинают усиленно изнашиваться.
При этом процесс разрушения значительно ускоряется при наличии у больного вредных привычек (алкоголь, курение). По виду и развитию (патогенезу) выделяют следующие ЦХРД:
- Сухая атрофическая (неэкссудативная) — ранняя форма заболевания, при которой снижение зрения сопровождается отмиранием пигментного эпителия. При этом необходимо быть готовым к тому, что в ближайшие 5 лет поражение начнет активно развиваться и на втором глазе.
- Влажная (экссудативная). Встречается достаточно редко. Осложняется отслоениями различных видов эпителия, кровоизлияниями в области пораженных тканей и рубцовой деформацией.
Как правило, подобные изменения могут наблюдаться даже у людей, зрение которых находится в нормальном состоянии. Как правило, центральную хориоретинальную дистрофию сетчатки глаза относят к многофакторной патологии, которая может быть спровоцирована:
- плохой наследственностью;
- различными стадиями близорукости;
- нарушениями в сосудистой системе глаз;
- ослаблением иммунной системы;
- интоксикацией различными химическими средствами или алкоголем;
- дефицитом витаминов;
- сопутствующими заболеваниями, например сахарным диабетом.
Болезнь может начать развиваться после различных травм глаз, включая катаракту и хирургическое вмешательство. На начальных этапах дегенерация тканей в сетчатке, как правило, протекает без ощутимых симптомов. Первые из них проявляются только на средних или тяжелых стадиях заболевания.
Так, у пациентов с сухой формой дистрофии в ходе ухудшения зрения перед глазами могут периодически появляться пелена, мушки или белые вспышки.
Влажная форма дистрофии выражается сильным искажением или расплывчивостью окружающих предметов, развитием дальтонизма (нарушения в различии цветов) и ошибочным восприятием предметов в пространстве.
Если своевременно не обнаружить ЦХРД и не приступить к лечению, ткани продолжают разрушаться, и зрение резко ухудшается. Обнаружить болезнь можно путем осмотра глазного дна.
Для этой цели чаще всего используется специальная, трехзеркальная линза Гольдмана, позволяющая увидеть даже самые крайние участки сетчатки. Дополнительные методы диагностики:
- проведение оптической когерентной и лазерной сканирующей томографии сетчатки;
- осуществление компьютерной периметрии;
- электроретинография;
- флуоресцентная ангиография сосудов сетчатки.
На ранних этапах диагностики ЦХРД врач может воспользоваться рядом специальных тестов, позволяющих провести исследование того, насколько сильно у больного нарушена цветопередача и контрастность зрения.
Мнение врача:
Центральная хориоретинальная дистрофия сетчатки глаза – это редкое генетическое заболевание, которое приводит к постепенной потере зрения. По мнению врачей, это состояние вызвано повреждением хориоидального слоя и ретины, что приводит к ухудшению центрального зрения. Пациенты с центральной хориоретинальной дистрофией часто испытывают искажение зрительных образов, потерю цветового зрения и затруднения при чтении. Это заболевание сильно влияет на качество жизни пациентов, и в настоящее время не существует эффективного метода лечения. Врачи считают, что раннее выявление и диагностика этого заболевания могут помочь в управлении его проявлениями и улучшении качества жизни пациентов.

Классификация
https://www.youtube.com/embed/GfMJadzCJW0 Центральной хориоретинальной дистрофией сетчатки глаза (ЦХРД, сенильной макулодистрофией, центральной дисциформной дистрофией типа Кунта-Юниуса) называется двусторонний дистрофический процесс на сетчатке, преимущественно поражающий хориокапиллярный слой хориоидеи или пигментного эпителия, стекловидную мембрану Бруха (пограничную мембрану между сетчаткой и хориоидеей).
Распознать ЦХРД сразу не всегда возможно, к тому же она различается по форме. Это:
- Неэкссудативная (сухая, атрофическая) дистрофия. Ее возникновение может начаться бессимптомно. Иногда может быть незначительное искривление прямых линий. При этом острота зрения остается на прежнем уровне. Затем появляется расплывчатость центрального изображения (мир виден как бы через слой воды), начинает снижаться острота зрения, иногда довольно значительно. В некоторых случаях этот процесс может стабилизироваться.
- Экссудативная (дисциформная) дистрофия. Она проходит 5 стадий развития:
- Отслойка пигментного эпителия. Сохраняется острота зрения, но возможно развитие слабой дальнозоркости или астигматизма. Иногда может наблюдаться искривление прямых линий, затуманивание изображения, полупрозрачное единичное пятно или несколько темных пятен перед глазами, световые вспышки.
- Отслойка нейроэпителия. Вышеуказанные жалобы + значительное снижение зрительных способностей. Неоваскуляризация. Характеризуется резким снижением остроты зрения, вплоть до утраты способности читать, писать, различать мелкие детали.
- Экссудативно-геморрагическая отслойка нейро- и пигментного эпителия. Низкое зрение.
- Рубцовая стадия. Разрастание фиброзной ткани.
Диагноз может быть установлен только специалистом. Это делается на основе жалоб человека, обследования – проверки остроты зрения, кампиметрии, теста «девяти точек» или теста Амслера. Также проводится офтальмоскопия и флуоресцентная ангиография глазного дна.
Важно
Как правило, центральная хориоретинальная дистрофия дает о себе знать после 60 лет. Сначала она может развиться на одном глазу, затем через несколько лет на другом. Заболевание имеет хроническое, медленно прогрессирующее течение.
Тяжелые изменения на сетчатке серьезно снижают качество жизни, так как утрачивается возможность читать и писать, различать лица, выполнять некоторую домашнюю работу.
Следует различать дистрофию и отслоение сетчатки – это совершенно разные болезни. И чаще всего после 60 лет развивается именно дистрофия – замещение сетчатой оболочки глаза фиброзной тканью с появлением рубцов.
Почему возникает центральная дистрофия сетчатки глаза (хориоретинальная) доподлинно неизвестно. Как правило, виновниками ее развития считаются:
- Наследственность.
- Нарушение сосудистой системы глаза.
- Слабый иммунитет.
- Неправильное питание, вредные привычки.
- Средняя и высокая степени близорукости.
- Старость.
- Сахарный диабет.
- Гипертония.
- Атеросклероз.
- Ультрафиолетовая радиация и многое другое.
Лечение зависит от причины возникновения ЦХРД сетчатки глаза, ее формы и стадии. Оно может быть медикаментозным, лазерным, иногда, хирургическим. Основная цель лечения – стабилизация и компенсация процесса, так как полностью восстановить зрение невозможно.
При неэкссудативной ЦХРД назначаются: ангиопротекторы («Эмоксифарм»), дезагреганты, антиоксиданты («Эмоксипин») и сосудорасширяющие препараты («Кавинтон»). Лечение проходит курсами (2 раза в год) – весной и осенью.
При экссудативной форме назначается местное и общее лечение, лазерная коагуляция (прижигание) сетчатки. Хирургическое лечение направлено на улучшение кровоснабжения заднего участка глаза. Это реваскуляция, при неэкссудативной форме – вазореконструкция.
Если болезнь сопровождается катарактой, то после удаления помутневшего хрусталика можно установить сферопризматическую линзу, которая будет сдвигать изображение на здоровый участок сетчатки, или бифокальную – увеличивающую изображение.
При развитии ЦХРД важно вовремя обратиться за медицинской помощью, так как прогноз для зрения неблагоприятный. Критическая острота зрения, при которой может помочь лечение – 0,2 и более. Но при этом дистрофия не ведет к полной слепоте – остается периферическое зрение, достаточное для ориентировки в пространстве и самообслуживания в быту.
Человек с такой болезнью может пользоваться лупой или специальными телескопическими очками, увеличивающими размер изображения на сетчатке. Таким образом можно даже читать. Лечение должно быть непрерывным.
При этом больному необходимо контролировать артериальное давление, защищать глаза от солнца, ежедневно проверяться с помощью сетки Амслера. Эти же действия должны быть профилактикой развития ЦХРД для здоровых людей.
Помимо ЦХРД существуют генетические виды дистрофии – пигментная дистрофия сетчатки и точечно-белая. На начальной стадии они протекают бессимптомно, особенно если болен только один глаз. Иногда могут беспокоить «мушки» и молнии перед глазами.
При пигментной дистрофии – первый признаком является ухудшение зрения в темноте (гемералопатия). Еще одна форма дистрофии сетчатки – решетчатая. Протекает чаще всего бессимптомно. Далее возможно:
- снижение остроты зрения;
- ухудшение контрастности и цветовосприятия изображения;
- волнообразность прямых линий.
Затем дистрофия делает нарушение зрения более заметным: теряется возможность чтения, вождения, распознавания лиц. Помимо этого, может стать затруднительным или невозможным выполнение некоторых работ, что, в свою очередь, может привести к инвалидности.
Группа риска – близорукие люди, так как вместе с глазным яблоком растягивается и сетчатка. Это приводит к истончению и даже разрыву ее пораженных участков.
Есть риск отслоения сетчатой оболочки глаза, если стекловидное тело попадет под нее. Но заболеть могут и люди с отличным зрением. Для профилактики необходимо обследоваться у офтальмолога 2 раза в год.
Интересные факты
-
Центральная хориоретинальная дистрофия (ЦХРД) – это редкое генетическое заболевание, которое поражает центральную часть сетчатки глаза. Оно характеризуется прогрессирующей дегенерацией клеток сетчатки, что приводит к потере центрального зрения.
-
ЦХРД обычно проявляется в детстве или раннем подростковом возрасте. Симптомы включают снижение остроты зрения, искажение зрения, появление пятен или скотом в центральной части поля зрения.
-
ЦХРД вызывается мутациями в гене ABCA4, который кодирует белок, участвующий в транспорте витамина А в сетчатке. Мутации в этом гене приводят к накоплению витамина А в сетчатке, что вызывает токсическое повреждение клеток сетчатки и приводит к развитию ЦХРД.

Особенности недуга
https://www.youtube.com/embed/vZP3zu6suiY Сенильная макулодистрофия, центральная дисииформная дистрофия типа Кунта — Юниуса — представляет собой двусторонний хронический дистрофический процесс с преимущественным поражением хориокапиллярного слоя хориоидеи, стекловидной мембраны Бруха (пограничной пластины между сетчаткой и хориоидеей) и слоя пигментного эпителия сетчатки.
Распространенность в общей популяции увеличивается с возрастом: 1,6% в возрасте 51 —64 лет, 11 % в возрасте 65— 74 года и 27,9% у лиц старше 75 лет, чаще встречается у женщин; является основной причиной необратимой потери центрального зрения во второй половине жизни.
Этиология неизвестна, хотя установлен семейный, наследственный характер процесса с аутосомно-доминантным типом наследования.
Факторами риска являются атеросклероз и ультрафиолетовая радиация, ведущая к накоплению токсических продуктов метаболизма (свободных радикалов) в эпителии сетчатки и формированию коллоидных друз.
Центральную хориоретинальную дистрофию (ЦХРД) можно отнести к амилоидозам заднего сегмента глаза: дистрофический процесс начинается с появления скоплений твердого или мягкого коллоидного вещества (так называемые друзы) между мембраной Бруха и пигментным эпителием сетчатки в области желтого пятна и в парамакулярной зоне.
Пигментный эпителий в местах контакта с твердой коллоидной субстанцией истончается, теряет пигмент, а в соседних участках происходит его утолщение и гиперплазия.
Мембрана Бруха неравномерной толщины с кальцификацией ее эластических и коллагеновых волокон, а в хориокапиллярном слое подлежащей хориоидеи происходит утолщение и гиалинизация стромы (неэкссудативная, атрофическая или сухая форма ЦХРД).
«Мягкие» друзы могут вызвать экссудативную отслойку пигментного эпителия, а затем и нейроэпителия сетчатки (экссудативная или дисциформная форма ЦХРД).
Дальнейшее развитие процесса при этом варианте патологии сопровождается развитием под сетчаткой мембраны из новообразованных сосудов и переходом заболевания в экссудативно-геморрагическую стадию с появлением кровоизлияний под пигментным эпителием, в субретинальном пространстве или (редко) в стекловидном теле.
В последующем наступает резорбция геморрагии и развитие фиброзной рубцовой ткани. По патогенезу различают следующие формы ЦХРД: неэкссудативную (сухую, атрофическую) — 10—15% случаев и экссудативную (дисциформную) — 85—90% случаев.
Стадии клинического течения экссудативной ЦХРД различают в зависимости от типа отслоившегося эпителия сетчатки (пигментный или нейроэпителий) и характера субэпителиального содержимого (экссудат, неоваскулярная мембрана, кровь, фиброзная ткань) — см. подробнее в описании симптоматики.
Симптоматика. При неэкссудативной форме сначала жалоб либо нет, либо могут отмечаться метаморфопсии (искривление прямых линий), острота зрения долго остается неизмененной; затем развивается центральная скотома (т. е. участок выпадения поля зрения внутри его границ) из-за атрофии хориокапиллярного слоя и пигментного эпителия, проявляющаяся некоторой «стушеванностью» предметов в центре поля зрения; острота центрального зрения значительно понижается.
Объективно при офтальмоскопии под сетчаткой макулярной и парамакулярной области видны множественные мелкие, округлые или овальные, слегка выступающие очажки белого или желтого цвета, иногда окаймленные пигментным ободком, местами сливающиеся в желтовато-белые конгломераты, разделенные коричневыми глыбками пигмента.
Процесс может стабилизироваться. На парном глазу может развиться экссудативная форма ЦХРД. Экссудативная форма ЦХРД проходит в своем развитии 5 стадий:
- стадия экссудативной отслойки пигментного эпителия — острота центрального зрения остается высокой (0,8—1,0), возможна преходящая слабая гиперметропия или астигматизм; в некоторых случаях появляются жалобы на искривление, волнистость прямых линий, ощущение взгляда «через слой воды» (метаморфопсии), полупрозрачное единичное пятно или группа темных пятен перед глазом (относительная положительная скотома), вспышки света (фотопсии). Сетчатка в области желтого пятна слегка приподнята в стекловидное тело в виде купола с четкими желтоватыми границами, друзы становятся невидимыми; возможно самостоятельное прилегание отслойки;
- стадия экссудативной отслойки нейроэпителия — зрение снижено в большей степени, остальные жалобы те же, однако четкость границ отслойки уменьшается, приподнятая сетчатка отечна;
- стадия неоваскуляризации — резкое снижение остроты зрения до 0,1—0,2 или до сотых, утрата способности читать и писать; офтальмоскопически область сетчатки в области желтого пятна приобретает грязно-серый цвет, появляется кистевидный отек нейроэпителия и кровоизлияния под сетчаткой или в стекловидном теле; исследование ФАГ фиксирует флюоресценцию новообразованных сосудов (субретинальная неоваскулярная мембрана) в виде «кружева»;
- стадия экссудативно-геморрагической отслойки пигментного и нейроэпителия — зрение остается низким, в макулярной области сформировался дисковидный очаг величиной до нескольких диаметров диска зрительного нерва бело-розового или серо-коричневого цвета с отложениями пигмента и новообразованными сосудами, кистевидно перерожденной сетчаткой, с четкими границами и проминенцией в стекловидное тело;
- рубцовая стадия характеризуется развитием фиброзной ткани.
Диагноз устанавливают на основании характерных жалоб пациента (искривление прямых линий и другие виды метаморфопсий), исследования зрительных функций (острота центрального зрения, кампиметрия, тест «девяти точек» или сетка Амслера), офтальмоскопии, флюоресцентной ангиографии глазного дна.
Важно
Иногда требуется проведение дифференциального диагноза с меланосаркомой хориоидеи. Заболевание обычно проявляется после 60 лет, сначала в одном глазу, а примерно через 4 года развиваются аналогичные изменения в парном глазу. Клиническое течение хроническое, медленно прогрессирующее.
Тяжесть заболевания определяется двусторонним поражением, центральной локализацией процесса на глазном дне и серьезным снижением качества жизни из-за утраты возможности читать и писать.
Лечение может быть медикаментозным, лазерным и, реже, хирургическим. Оно направлено на стабилизацию и компенсацию процесса, поскольку полное восстановление нормального зрения невозможно.
При атрофической неэкссудативной форме назначают дезагреганты, ангиопротекторы, антиоксиданты и сосудорасширяющие препараты (кавинтон) по 2 курса в год — (весной и осенью), проводят стимуляцию сетчатки расфокусированным лучом гелийнеонового лазера.
При экссудативной дисциформной ЦХРД назначается местная и общая дегидратационная терапия, лазерная коагуляция сетчатки и субретинальных неоваскулярных мембран предпочтительно криптоновым лазером.
Хирургические методы лечения направлены либо на улучшение кровоснабжения заднего сегмента глаза (реваскуляризация, вазореконструкция при неэкссудативной форме), либо на удаление субретинальных неоваскулярных мембран.
Если макулодистрофия сочетается с катарактой, удаление мутного хрусталика проводится по известной методике, но вместо обычного искусственного хрусталика можно имплантировать специальные интраокулярные линзы, которые смещают изображение на непораженный участок сетчатки (сферопризматические линзы) или дают увеличенное изображение на сетчатке (бифокальные линзы).
Критическая острота зрения, благоприятная для лечения, — 0,2 и выше. В целом прогноз в отношении зрения неблагоприятный.
Важно
Сочетанная патология. В процессе диспансерного наблюдения и лечения особое значение приобретает психологическая поддержка пациента и обучение его несложным, но полезным правилам повседневного поведения и самоконтроля.
В первую очередь следует объяснить больному, что заболевание не ведет к полной слепоте и беспомощности — всегда сохраняется периферическое зрение, достаточное для ориентировки в окружающем мире и самообслуживания в быту.
В ряде случаев пользование лупой большого диаметра или подбор специальных телескопических очков, увеличивающих размер изображения на сетчатке, может даже обеспечить чтение шрифта среднего размера.
Поскольку развитие макулодистрофии тесно связано с проявлениями общего атеросклероза, пациент и наблюдающий его терапевт должны постоянно контролировать уровень АД, протромбиновый индекс и содержание липидов в крови. Лечение ЦХРД должно быть регулярным и обязательно непрерывным.
Скорость прогрессирования макулодистрофии существенно возрастает под воздействием солнечных лучей, поэтому пациенты должны носить солнцезащитные очки.
Необходимо ежедневно проверять функциональное состояние сетчатки желтого пятна обоих глаз (появление волнистых искривленных линий, пятен в центре поля зрения, изменение их количества, конфигурации и др.), рассматривая в течение 5—Юс сетку Амслера.
Последняя представляет собой квадрат со сторонами 15 х 15 см на белом листе бумаги, разлинованный «в клеточку» размером 7,5 х 7,5 мм (20 клеток по вертикали и по горизонтали), в центре располагается точка фиксации — черный кружок диаметром 5 мм.
Таблицу надо расположить на хорошо освещенном месте, встать на расстоянии 30—35 см от нее и, поочередно прикрывая сначала левый, а затем правый глаз (при необходимости можно надеть очки), зафиксировать взор на темном кружке в центре.
При обнаружении в поле зрения искривленных линий, темных пятен необходим осмотр офтальмолога. Для ранней диагностики начальных стадий ЦХРД и профилактики необратимого снижения остроты зрения это простое и надежное исследование необходимо выполнять ежедневно всем людям пожилого и старческого возраста, у которых обнаружены друзы сетчатки центральных отделов глазного дна.
При отсутствии противопоказаний со стороны врача-интерниста таким пациентам желательно ежегодно проводить 2—3 двухмесячных курса приема антиоксидантов — например, триовит по 2 драже 2 раза в день.
Опыт других людей
Центральная хориоретинальная дистрофия сетчатки глаза – это серьезное заболевание, вызывающее прогрессирующее ухудшение зрения. Люди, столкнувшиеся с этим заболеванием, описывают его как постепенную потерю центрального зрения, что сильно ограничивает их способность видеть детали и четко фокусироваться. Это влияет на их способность читать, распознавать лица и выполнять другие повседневные задачи. Люди также отмечают, что это заболевание сильно влияет на их качество жизни, вызывая чувство беспомощности и изоляции.
Симптомы
https://www.youtube.com/embed/X3rkc_zHk74 В зависимости от того, на каком участке развивается истончение сетчатки, выделяют два вида заболевания:
- Центральная дистрофия сетчатки глаза. С этой формой заболевания офтальмологам приходится сталкиваться чаще всего. Поражается центральная часть сетчатки, при этом периферическое зрение остается в норме. Однако если не проводится адекватное лечение атрофии, пациент все равно становится неспособен управлять автомобилем, читать, писать.
- Периферическая атрофия сетчатки глаза (пхрд). Изменения периферического зрения человек улавливает не сразу, обнаружить их даже с помощью специальной аппаратуры достаточно затруднительно. По этой причине такая форма патологии долгое время остается невыявленной и плохо поддается лечению.
В зависимости от локализации и степени поражений, природы происхождения, клинической картины выделяют несколько видов дистрофии сетчатки. Кроме того, атрофия сетчатки глаза может быть врожденной или приобретенной.
К приобретенным формам патологии относятся макулодистрофия, тапеторетинальная дистрофия сетчатки и хориоретинальная дистрофия сетчатки. Обычно они сопровождаются катарактой и диагностируются у людей старше 60 лет как последствие естественных возрастных изменений.
При поражениях макулы может развиться экссудативная или сухая дистрофия. Последняя считается более безопасной формой, но при экссудативной форме патологии пациенту необходим особый уход и активное врачебной вмешательство.
По наследственности чаще всего передается патология двух таких видов:
- пигментная, при которой поражаются зрительные рецепторы, отвечающие за сумеречное зрение. Если патология не лечится, со временем периферическое зрение полностью исчезает, пациент видит окружающий мир словно через узкую трубку;
- точечно-белая – эту форму заболевания достаточно легко диагностировать еще в раннем детском возрасте.
Существует также желточная дистрофия Беста, возникающая на фоне кисты. Сначала формируется киста сетчатки глаза, затем она разрывается, происходит кровоизлияние, а затем ткани рубцуются. При такой форме патологии риск разрыва сетчатки довольно высок.
А вот при решетчатой дистрофии глаза сетчатка отслаивается, но остается неповрежденной, без истончений и разрывов.
Истончение сетчатки глаза, как уже говорилось выше, развивается медленно, иногда на протяжении всей жизни, поэтому выявление патологии часто затруднено и происходит только когда уже произошел разрыв сетчатки.
Важно
Проявления заболевания напрямую связаны с его формой. При периферической атрофии сетчатки глаза часто симптомы отсутствуют, поэтому патология вообще не выявляется, если пациент не попадает на обследование к офтальмологу по другим причинам и жалобам.
Помутнение зрительной картинки, отсутствие перифрического зрения, мушки, молнии, туманные пятна перед глазами – по этим признакам можно распознать прогрессирующее заболевание. Обычно к врачу обращаются уже на запущенных стадиях заболевания, когда истощение сетчатки привело к ее разрыву. Жалобы пациента в этом случае:
- «мушки» перед глазами;
- яркие вспышки перед глазами;
- если поражается макула при такой форме болезни, как вмд – метаморфопсия или искажение прямых линий, центральная скотома или выпадение определенных участков поля зрения;
- сумеречная слепота;
- нарушенное цветовосприятие;
- помутнение зрительной картинки.
Но основным и общим симптомом независимо от вида болезни является существенное снижение зрения. Пожилые люди не должны списывать такое явление на обычную старческую близорукость, при ухудшении зрения следует обязательно обследоваться у офтальмолога, тем более, если пациент попадает в группу риска.
Лечение

Наиболее информативными методами диагностики дистрофии сетчатки глаз являются лазерное сканирование сетчатки с помощью оптического томографа, центральная компьютерная периметрия, а также флуоресцентная ангиография кровеносных сосудов глазного дна.
Они позволяют выявить самые ранние симптомы дистрофии сетчатки. Дополнительно на раннем этапе диагностики заболевания могут применяться также тесты для проверки цветоощущения, контрастности зрения, размеров центрального и периферического зрительных полей.
В лечении дистрофии сетчатки глаза хориоретинальной формы используются методики фотодинамической терапии, лазерной фотокоагуляции, а также инъекции Анти-VEGF препаратов. Последние представляют собой особый белок, способный приостановить дистрофические процессы в макуле глаза.
Фотодинамическое лечение дистрофии сетчатки глаз предполагает внутривенное введение веществ-фотосенсибилизаторов. Они способны связывать белки патологических сосудов и приостанавливать развитие дистрофии.
Режим фотодинамического лечения дистрофии сетчатки глаз устанавливается индивидуально, в зависимости от чувствительности пациента к данному виду терапии. В основе лазерного лечения дистрофии сетчатки глаз лежит методика прижигания патологических сосудов.
На месте ожога на тканях макулы глаза образуется рубец, и зрение на этом участке глаза не восстанавливается. Но эта методика позволяет предупредить дальнейшее распространение процесса дистрофии сетчатки глаза.
В лечении пигментной дистрофии сетчатки используются преимущественно физиотерапевтические методики: магнито- и электростимуляция тканей глаза. К сожалению, их эффективность не высока. Ограниченный эффект имеют также вазореконструктивные операции, направленные на улучшение кровоснабжения сетчатки.
Профилактика отслоения сетчатки при периферической дистрофии сетчатки глаз проводится с помощью лазерной коагуляции. Эта малоинвазивная бесконтактная методика лечения дистрофии сетчатки позволяет избежать хирургического вскрытия глазного яблока. Процедура проводится амбулаторно и практически не требует восстановительного периода.
Возможные осложнения
Даже в тяжелой форме дистрофия хориоретинальная сетчатки глаза не вызывает слепоту, поэтому даже несмотря на определенные трудности человек сможет определять основные характеристики предметов и видеть их перемещение в пространстве, если это происходит.
Важно
Особенное внимание на контроль зрения следует обратить женщинам, которые находятся во втором триместре беременности. В этот период артериальное давление у них существенно снижается по сравнению с обычным, нарушая стабильную работу кровеносной системы.
В результате этого приток крови и питательных веществ к глазным сосудам у некоторых женщин нарушается, провоцируя начало дегенеративных процессов. При этом риск их развития повышается в разы, если до зачатия женщина лечила какое-либо заболевание глаз.
Во избежание непредвиденных осложнений беременная женщина должна обязательно обследоваться у офтальмолога. Если риск появления мгновенной дистрофии во время родов будет высоким, то во избежание потери плода будет проводиться кесарево сечения.
Кроме того, если человек относится к группе риска, ему необходимо проходить ежегодный осмотр глазного дна у офтальмолога. Также не следует забывать о терапевтических курсах, направленных на стабилизацию функционирования сосудистой системы.
Данные процедуры позволят улучшить периферическое кровообращение, стимуляцию обменных процессов в тканях сетчатки, что позволит больному даже читать с помощью специальных приспособлений, например лупы или телескопических очков, которые увеличивают изображение, передающееся на сетчатку.
При этом необходимо в обязательном порядке осуществлять ежедневный контроль над уровнем артериального давления и защищать глаза от воздействия ультрафиолетовых лучей. Эти же методы защиты зрения служат основными мерами профилактики для здоровых людей. https://www.youtube.com/embed/BwVwBFYWpPs
Источники: setchatka-glaza.ru, zorsokol.ru, unikamed.ru, medikk.ru, glaziki.com
Офтальмологические клиники
Частые вопросы
Как видит человек с дистрофией сетчатки глаза?
При центральной дистрофии сетчатки ухудшается центральное зрение — изображения размываются, искажаются прямые линии и контуры предметов. Однако сохраняется четкость в боковом зрении. Возможно ухудшение цветовосприятия и появление «мушек» и точек перед глазами.
Что такое Хориоретинальная дистрофия глаза?
Расшифровка аббревиатуры ПХРД звучит как периферическая хориоретинальная дистрофия сетчатки. Патология развивается в тканях сетчатки и пронизанной сосудами средней глазной оболочке, которая называется хориоидея. Ее называют благоприятной разновидностью нарушения, так как не влечет риска отслоения сетчатки.
Чем грозит дистрофия сетчатки глаза?
Дистрофия сетчатки – это серьезное заболевание глаз, которое при отсутствии своевременного лечения может привести к слепоте.
Как быстро прогрессирует дистрофия сетчатки?
«Сухая» форма (8 из 10 пациентов) прогрессирует в течение многих лет, вызывает глубокую потерю центрального зрения у 20-25% больных макулодистрофией. «Влажная» форма прогрессирует быстро (недели-месяцы), встречается примерно у 2 из 10 пациентов с возрастной макулодистрофией.
Полезные советы
СОВЕТ №1
Обратитесь к опытному офтальмологу для диагностики и лечения центральной хориоретинальной дистрофии. Только профессионал сможет правильно оценить состояние вашей сетчатки и предложить эффективное лечение.
СОВЕТ №2
Избегайте сильного ультрафиолетового излучения, носите солнцезащитные очки и используйте головные уборы с широкими козырьками, чтобы защитить глаза от вредных воздействий окружающей среды.
СОВЕТ №3
Поддерживайте здоровый образ жизни, в том числе сбалансированное питание, физическая активность и отказ от вредных привычек, таких как курение. Это поможет сохранить здоровье глаз и замедлить прогрессирование заболевания.