Острая почечная недостаточность (код МКБ-10 N17) — это внезапное нарушение основных функции почек — фильтрационной, секреторной и экскреторной — вследствие воздействия на них внешних патологических факторов.
Сущность острой почечной недостаточности состоит в том, что в крови больного значительно повышается количество азотистых шлаков, в результате чего происходит нарушение водно-электролитного обмена в организме. Помимо этого, нарушается также кислотно-щелочное равновесие. Подобное явление может сопровождать целый ряд заболеваний.

ОПН может быть опасным состоянием, поскольку отходы и жидкость, которые не удаляются из крови, могут накапливаться и вызывать серьезные проблемы со здоровьем. Симптомы заболевания могут включать тошноту, рвоту, отсутствие аппетита, утомляемость, учащенное мочеиспускание или наоборот — отсутствие мочеиспускания, отеки и проблемы с дыханием. Лечение ОПН может включать гемодиализ (очистка крови) или трансплантацию почки.
Что делают почки?
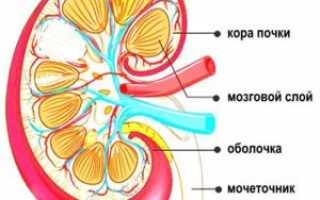
Ваши почки — это органы в форме бобов размером примерно с ваш кулак. Они располагаются под вашей грудной клеткой, ближе к спине. У большинства людей две работающие почки, но можно хорошо жить только с одной почкой, пока она работает правильно.
Почки выполняют несколько функций. Одна из самых важных задач — помогать вашему организму выводить токсины. Почки фильтруют кровь и выводят отходы жизнедеятельности из организма с мочой.
Когда почки работают неправильно, в вашем организме накапливаются отходы жизнедеятельности. Если это произойдет, вы почувствуете себя больным и в конечном итоге умрете без лечения. Многие люди могут справиться с почечной недостаточностью при надлежащем лечении.
Симптомы ОПН
Острая почечная недостаточность (ОПН) характеризуется резким нарушением функции почек в течение нескольких часов или дней. Симптомы ОПН могут быть различными и включать:
- Уменьшение объема мочи (менее 500 мл в сутки), учащенное мочеиспускание или полное отсутствие мочеиспускания.
- Отеки, особенно вокруг глаз, на ногах и в области живота.
- Недомогание, утомляемость и общая слабость.
- Тошнота и рвота.
- Боль в области поясницы, живота или грудной клетки.
- Запах ацетона во рту.
- Судороги и нарушение сознания (в тяжелых случаях).
- Сухая или зудящая кожа.
- Плохой аппетит или еда может иметь металлический привкус.
Симптомы ОПН могут быстро ухудшаться, поэтому важно обратиться за медицинской помощью как можно скорее, если появляются подобные симптомы. ОПН требует немедленного лечения, и чем раньше начнется лечение, тем больше шансов на выздоровление.
Подробнее о симптомах при острой почечной недостаточности читайте ниже в разделе «Клиническая картина».
Клиническая картина ОПН
В состоянии острой почечной недостаточности больной становится беспокоен. У него западают глаза, прекращается отток мочи.
В начальной стадии ОПН у пациента наблюдается коллапс. Он может длиться совсем недолго и остаться поэтому незамеченным. В некоторых случаях коллапс длится более суток.
Вторая стадия развития ОПН — олигоанурическая. Она продолжается от 2 до 11 дней и является самой опасной. Именно в данном периоде чаще всего больные умирают. В это время моча либо совсем не поступает в мочевой пузырь, либо ее количество крайне невелико — не более 500 мл в сутки. Моча темного цвета; при исследовании в ней обнаруживается большое количество белка и цилиндров.
У больных наблюдается анорексия (нежелание есть), тошнота и рвота, вздутие кишечника и диарея, которая затем сменяется запором. Больной выглядит заторможенным и сонливым; у него могут в любую минуту возникнуть судороги и кома.
В результате отека легкого фиксируется одышка; из-за сердечно-сосудистой недостаточности возникают боли в сердце. Отравление калием очень часто вызывает перикардит. Вследствие уремической интоксикации может произойти желудочно-кишечное кровотечение.
Перед началом олигурии за счет сосудистого спазма и перерастяжения капсулы у больных появляются боли в поясничной области. По мере растяжения капсулы и развития отека боли исчезают.
Полезные советы
Можно ли мочить пробу манту?
Согласно недавнему заявлению главного внештатного специалиста-фтизиатра Депздрава Москвы Елены Богородской, мочить пробу Манту можно и ничего страшного не случится. По ее словам, можно плавать в море, и купаться в речке, и ходить в бассейн, главное – не чесать и не тереть место пробы, чтобы не было повреждений кожи. Однако мы считаем, что посещение бассейна или бани всё-таки стоит отложить. Категорически нельзя мазать место укола кремом или мазью, тереть мочалкой.
Следующие 9-11 дней продолжается диуретическая стадия. На 10-й день от начала болезни увеличивается объем выделяемой мочи, и далее — на протяжении пяти дней — суточное количество ее возрастает до 2-4 л.
Плотность мочи достаточно низкая, в ней содержится небольшое количество мочевины
К концу второй недели электролитный и водный баланс восстанавливаются. Стадия выздоровления может продолжаться до года.
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли обратитесь к своему лечащему врачу.
Причины ОПН
Причины острой почечной недостаточности подразделяются на четыре группы: преренальные, ренальные, постренальные, аренальные.
К преренальным причинам относятся те, в результате которых длительно снижается артериальное давление (сепсис, шок, травмы, хирургическое вмешательство). В результате циркуляция крови в коре почек нарушается, снижается фильтрационная способность клубочков, выключаются практически все нефроны.
ОПН может развиться при переливании крови, ожогах, аллергическом шоке, электротравме, при потере значительного количества жидкости (неукротимая рвота, токсикоз беременных).
В результате патологических изменений в этом случае развивается ишемия почки. При резком спазме сосудов кровь не попадает в почку, а задерживается в слое между корой и мозговым веществом. Это снижает клубочковую фильтрацию и вызывает некроз канальцевого эпителия и базальной мембраны, приводя к тубулярному некрозу.
К ренальным факторам относится токсическое и аллергическое воздействие на почки некоторых токсических веществ (соли ртути, урана, уксусной кислоты, ядовитые грибы, сульфаниламидные препараты, аминогликозиды). Эти вещества поражают проксимальные отделы почечных канальцев.
К постренальным факторам относится сдавление мочевыводящих путей конкрементами и сгустками крови, а также разрастающимися вне мочевого тракта опухолями. Нарушается отток мочи, что ведет к перерастяжению мочеточника, чашечек и лоханки. При длительной окклюзии (дольше трех дней) развивается тубулярный некроз.
К аренальным факторам относится удаление почек по жизненным показаниям. Таким образом, при ОПН почка больше не может сохранять баланс во внеклеточной среде организма, поэтому происходит задержка электролитов. Во внеклеточной среде резко повышается концентрация ионов калия, натрия и хлора.
Катастрофически нарастает количество мочевины и аммиака в крови В клетках распадаются тканевые белки, жиры и углеводы. Высвобождение калия из клеток может нарушить сердечный ритм и даже привести к остановке сердца.
Причины острой почечной недостаточности:
- наличие заболевания, которое замедляет приток крови к вашим почкам
- повреждение почек
- непроходимость мочевыводящих путей
Нарушение притока крови к почкам
Заболевания и состояния, которые могут замедлить приток крови к почкам и привести к повреждению почек, включают:
- Потеря крови или жидкости
- Лекарства от артериального давления
- Сердечный приступ
- Болезнь сердца
- Инфекция
- Печеночная недостаточность
- Использование аспирина, ибупрофена, напроксена натрия или родственных препаратов
- Тяжелая аллергическая реакция (анафилаксия)
- Сильные ожоги
- Сильное обезвоживание
Повреждение почек
Эти заболевания, состояния и возбудители могут повредить почки и привести к острой почечной недостаточности:
- Сгустки крови в венах и артериях внутри почек и вокруг них
- Отложения холестерина, которые блокируют кровоток в почках
- Гломерулонефрит, воспаление крошечных фильтров в почках (клубочков)
- Гемолитико-уремический синдром, состояние, возникающее в результате преждевременного разрушения красных кровяных телец
- Инфекция, например, вирусом, вызывающим коронавирусную болезнь (COVID-19)
- Волчанка, заболевание иммунной системы, вызывающее гломерулонефрит
- Лекарства, такие как некоторые химиотерапевтические препараты, антибиотики и красители, используемые во время тестов визуализации
- Склеродермия, группа редких заболеваний, поражающих кожу и соединительные ткани
- Тромботическая тромбоцитопеническая пурпура, редкое заболевание крови
- Токсины, такие как алкоголь, тяжелые металлы и кокаин
- Распад мышечной ткани (рабдомиолиз), который приводит к повреждению почек, вызванному токсинами при разрушении мышечной ткани
- Разрушение опухолевых клеток (синдром лизиса опухоли), что приводит к выделению токсинов, которые могут вызвать повреждение почек
Блокировка мочи в почках
Заболевания и состояния, которые блокируют выход мочи из организма (непроходимость мочевыводящих путей) и могут привести к острому повреждению почек, включают:
- Рак мочевого пузыря
- Сгустки крови в мочевыводящих путях
- Рак шейки матки
- Рак толстой кишки
- Увеличенная предстательная железа
- Камни в почках
- Повреждение нервов с участием нервов, которые контролируют мочевой пузырь
- Рак простаты
Диагностика ОПН
Для диагностики острой почечной недостаточности (ОПН) могут использоваться следующие методы:
- Анализы крови и мочи. Анализы могут показать наличие повышенных уровней калия и азотистых соединений, которые обычно удаляются почками. Также анализы могут показать изменения в уровнях электролитов и других важных веществ в крови (мочевина, креатинин).
- Ультразвуковое исследование почек. Ультразвуковое исследование может помочь оценить размер и форму почек, а также выявить наличие камней, опухолей или других аномалий.
- Компьютерная томография (КТ) или магнитно-резонансная томография (МРТ). Эти методы могут помочь увидеть более детальную картину почек и окружающих тканей, а также выявить возможные причины ОПН, такие как опухоли или кисты.
- Биопсия почек. В редких случаях может потребоваться взятие образца ткани почек для более точной диагностики при подозрении на канальцевый некроз, острый гломерулонефрит или системное заболевание.
- УЗДГ сосудов почек. Проводится при необходимости оценить почечный кровоток.
При возникновении симптомов острой почечной недостаточности, таких как тошнота, рвота, отсутствие аппетита, утомляемость, учащенное мочеиспускание или наоборот — отсутствие мочеиспускания, отеки и проблемы с дыханием, следует обратиться к врачу. Врач может назначить необходимые исследования для диагностики ОПН и определения причины ее возникновения.
Лечение необходимо проводить с первых часов от начала заболевания.
Лечение острой почечной недостаточности (ОПН) направлено на восстановление нормальной функции почек и предотвращение осложнений. Терапия обычно проводится в стационарных условиях и может включать следующие мероприятия:
- Инфузионная терапия. Это введение жидкости в организм через вену с целью увеличения объема циркулирующей крови, улучшения кровообращения почек и облегчения работы почек.
- Лечение основной причины ОПН. Если ОПН вызвана другими заболеваниями, такими как инфекция или гипертония, то необходимо лечить их.
- Контроль электролитов. Когда функция почек нарушена, может произойти накопление или потеря определенных электролитов, что может привести к серьезным осложнениям. Поэтому необходим контроль уровней электролитов в крови.
- Гемодиализ. Если лечение инфузионной терапией и лечение основной причины не достаточно, то может потребоваться проведение гемодиализа. Это процедура очистки крови от отходов и избытка жидкости через специальное медицинское оборудование.
- Поддержание здорового образа жизни. Важно следить за здоровым питанием, избегать некоторых лекарственных препаратов и регулярно контролировать уровень кровяного давления и уровень сахара в крови.
Лечение ОПН должно проводиться под наблюдением опытного врача. Важно следить за своим состоянием здоровья и сообщать о любых изменениях врачу.
Если ОПН возникла вследствие переливания несовместимой крови, требуется в течение первых двух часов сделать обменное переливание крови. При массивном кровотечении и огромном оттоке жидкости из желудочно-кишечного тракта, отеке клетчатки делается инфузия физиологического раствора или введение 500 мл 10%-ного раствора маннитола.
При понижении артериального давления назначается от 60 до 90 мг преднизолона. Если в течение часа диурез превысит 30-50 мл, это может служить знаком обратимости почечной недостаточности.
В том случае, если артериальное давление не приходит в норму, можно сделать дополнительное вливание преднизолона в количестве от 60 до 120 мг. Если количество выделяемой мочи не увеличивается, следует помнить, что объем вливаемой жидкости не должен более чем на 400 мл превышать диурез предыдущего дня.
Считается очень эффективным постоянное вливание 50%- или 40%-ной глюкозы в сочетании с гепарином в нижнюю полую вену через катетер.
В случае рвоты, помимо объема выделенной мочи, учитывается объем рвотных масс. Необходим постоянный контроль массы тела больного: он не должен терять в сутки более 300 г. По крайней мере в течение недели необходима строгая диета с ограничением белка и кальция.
В рационе больного недопустимы фрукты и фруктовые соки. Количество сахара в день ограничивается 200 мг.
Если перорально ввести сахар невозможно, делаются инъекции 12-15 ЕД инсулина или до 500 мл 20%-ного раствора глюкозы.
С целью избегания тромбозов вводится до 1000 ЕД гепарина.
В случае обильной рвоты требуется вливание до 20 мл 10%-ного раствора хлорида натрия.
Для устранения избытка калия в организме практикуется внутривенное введение 40 мл 10%-ного раствора глюконата кальция, после чего можно вводить глюкозу.
Следует помнить, что при своевременно оказанном лечении возможно полное восстановление трудоспособности больных.
Факторы риска
Острая почечная недостаточность может развиваться у людей любого возраста, но некоторые люди находятся в группе повышенного риска. К факторам риска ОПН относятся:
- Сахарный диабет и гипергликемия (высокий уровень сахара в крови).
- Артериальная гипертензия (высокое артериальное давление).
- Хронические заболевания почек, такие как хронический гломерулонефрит, интерстициальный нефрит и другие.
- Острые инфекции, такие как сепсис.
- Прием некоторых лекарственных препаратов, особенно нестероидных противовоспалительных препаратов (НПВП) и антибиотиков.
- Травмы, сильный стресс и операции.
- Патологические состояния, при которых нарушается кровообращение, например, острая сердечная недостаточность или острая гемолитическая анемия.
- Пожилой возраст.
- Передозировка лекарств или токсические воздействия.
- Генетические заболевания почек, такие как поликистозная болезнь почек.
- Некоторые виды рака и их лечение.
Если у вас есть факторы риска ОПН, важно контролировать их и регулярно проходить медицинские обследования, чтобы выявить заболевания почек или другие проблемы здоровья, которые могут привести к развитию ОПН.
Профилактика ОПН
Профилактика острой почечной недостаточности включает в себя следующие меры:
- Контроль уровня артериального давления: поддержание оптимального уровня кровяного давления может снизить риск развития ОПН.
- Контроль уровня глюкозы в крови: у людей с сахарным диабетом необходимо контролировать уровень глюкозы в крови, чтобы предотвратить повреждение почек.
- Избегание токсичных веществ: избегайте употребления токсичных веществ, таких как алкоголь и табак, чтобы предотвратить повреждение почек.
- Регулярные медицинские обследования: регулярные медицинские обследования позволяют своевременно выявлять заболевания почек и другие проблемы здоровья, которые могут привести к развитию ОПН.
- Контроль приема лекарств: не злоупотребляйте лекарствами, в том числе нестероидными противовоспалительными препаратами (НПВП), которые могут повредить почки.
- Здоровый образ жизни: поддерживайте здоровый образ жизни, в том числе правильное питание и регулярную физическую активность, что может снизить риск развития ОПН.
- Лечение и контроль хронических заболеваний: лечение хронических заболеваний, таких как артериальная гипертензия и сахарный диабет, может снизить риск развития ОПН.
Следуя этим мерам, можно снизить риск развития острой почечной недостаточности и сохранить здоровье почек на долгие годы.
Осложнения
Острая почечная недостаточность может привести к ряду осложнений, в зависимости от причины ее возникновения, тяжести и продолжительности. Некоторые из наиболее распространенных осложнений ОПН включают:
- Отек легких: это опасное состояние, которое может возникнуть при нарушении равновесия жидкости и электролитов в организме, что приводит к накоплению жидкости в легких. Отек легких может привести к трудностям с дыханием и нарушению кислородного обмена.
- Гиперкалиемия: повышенный уровень калия в крови может вызвать нарушение сердечного ритма и даже сердечную остановку.
- Отравление мочевиной: накопление мочевины в крови может вызвать тошноту, рвоту, бессонницу и судороги.
- Анемия: низкий уровень эритроцитов в крови может привести к утомляемости, слабости, бледности и затруднениям с дыханием.
- Острая почечная недостаточность может ухудшить прогноз заболеваний, которые привели к ее возникновению, таких как инфекции, травмы, шок.
- Диализ-ассоциированная гипотензия: гипотензия, которая может возникнуть во время диализа.
- Острая сердечная недостаточность: возможно, что сердечная недостаточность может развиться при недостаточном кровотоке через почки.
- Инфекции: ОПН может увеличить риск развития инфекций мочевыводящих путей и мочевого пузыря.
- Перитонит: При перитоните может возникнуть сепсис.
- Смерть. Острая почечная недостаточность может привести к потере функции почек и, в конечном итоге, к смерти.
Частые вопросы
Какие симптомы могут указывать на острую почечную недостаточность?
Острая почечная недостаточность может проявляться симптомами, такими как отеки, утомляемость, снижение количества мочи, боли в пояснице, тошнота и рвота.
Какие причины могут привести к развитию острой почечной недостаточности?
Острая почечная недостаточность может быть вызвана различными причинами, включая недостаток кровоснабжения почек, инфекции, травмы, отравление, а также определенные лекарственные препараты.
Полезные советы
СОВЕТ №1
При подозрении на острую почечную недостаточность важно немедленно обратиться к врачу для проведения необходимых обследований и назначения лечения. Не откладывайте поход к специалисту, так как быстрая реакция может спасти жизнь.
СОВЕТ №2
При ОПН следует соблюдать строгую диету, исключая из рациона продукты, богатые белком, натрием и калием. Обязательно проконсультируйтесь с врачом или диетологом, чтобы разработать индивидуальный план питания, соответствующий вашему состоянию.
СОВЕТ №3
При ОПН важно контролировать уровень жидкости в организме, поэтому регулярно измеряйте объем потребляемой жидкости и следите за ее уровнем в теле. Это поможет избежать отеков и улучшить работу почек.