По данным Европейского совета по гастроэнтерологии, холецистит диагностируется у 10% мужчин и 25% женщин, которые перешагнули сорокалетний рубеж. В 90% случаях заболевание развивается на фоне желчнокаменной болезни, нарушения оттока желчи и её застое. В связи с этим, для поддержания здоровья желчевыводящей системы, всем без исключения рекомендуется уделять внимание профилактике, причём начинать делать это нужно как можно раньше.
Что такое холецистит
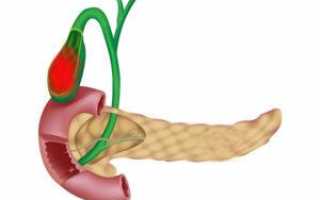
Холецистит — это воспаление желчного пузыря.
Что за болезнь «холецистит» — знают далеко не все. Так называется воспалительное поражение слизистой оболочки желчного пузыря. Развивается такой патологический процесс на фоне инфекций или застоя желчи. Причём обе причины взаимосвязаны и усиливают действие друг друга.
Инфекции, которые провоцируют воспаление, благополучно развиваются при застое желчи. В свою очередь холестаз усиливается на фоне воспалительных процессов. Возбудители болезни (различные микробы) оказываются в желчном пузыря, пройдя через желчевыводящие протоки из кишечника или же с током крови и лимфы.
На фоне хронического холецистита нередко образуются конкременты; с другой стороны, желчекаменная болезнь часто способствует возникновению холецистита.
Классификация
В зависимости от клинического течения выделяют острый и хронический холецистит.
Различают также катаральную, флегмонозную, гнойную и гангренозную формы заболевания. Все эти формы наиболее часто встречаются в клинической практике у женщин пожилого возраста, особенно у склонных к малоподвижному образу жизни и перееданию.
Причины холецистита
Ведущая роль в возникновении холецистита принадлежит инфекции, паразитарной инвазии, а также воздействию поджелудочного сока при попадании его в желчный пузырь. Нарушение двигательной способности, которое также приводит к развитию воспаления, может быть вызвано лямблиями. Инфекция проникает в желчный пузырь из кишечника, через кровь или лимфу.
Холецистит развивается в том случае, если к инфекции присоединяется застой желчи, обусловленный беременностью, наличием желчных камней, ожирением, запорами и другими факторами.
При катаральной форме в желчном пузыре скапливается серозный или серозно-гнойный экссудат. Поражение охватывает подслизистый слой. Слизистая оболочка при этом набухает и становится полнокровной.
При гнойной форме экссудат содержит гной, а слизистая отечна и гиперемирована.
Гангренозная форма характеризуется развитием некротического процесса, охватывающего все слои стенки пузыря.
При хроническом холецистите происходит склерозирование и утолщение стенки пузыря, вследствие чего он становится меньше и соединяется с соседними органами спайками.
По мере прогрессирования спаечного процесса пузырь деформируется, его двигательная функция нарушается, что способствует поддержанию воспалительного процесса.
Полезные советы
Как без тонометра определить высокое давление?
- Боль в висках пульсирующего или давящего характера
- Дрожь в теле
- Покраснение лица
- Ускоренное сердцебиение
- Тошнота и рвота
- Кровотечение из носа
- Состояние тревоги или выраженное возбуждение
Симптомы холецистита
При остром холецистите внезапно возникают резкие боли в правом подреберье, иррадиирующие в правое плечо, ключицу, реже в поясницу. Боли настолько сильные, что их удается купировать только после приема наркотических средств.
Отмечаются также вздутие живота, напряжение брюшной стенки, увеличение печени, которая становится болезненной при пальпации. У некоторых больных появляется желтуха. Наблюдаются симптомы интоксикации, наиболее выраженные при гнойной и гангренозной формах острого холецистита: повышение температуры тела до 40° С, потеря аппетита, жажда, сухость во рту, головная боль.
Катаральный холецистит обычно не осложняется. При флегмонозном может развиться эмпиема желчного пузыря. Среди других осложнений острого холецистита следует назвать водянку, холангит, поддиафрагмальный абсцесс, а также наружные и внутренние свищи.
Наиболее опасным осложнением гангренозного и гнойного холецистита является перфорация желчного пузыря, о развитии которой свидетельствуют следующие признаки: резкое ухудшение состояния больного, сильные боли в животе, бледность кожных покровов, холодный пот, снижение артериального давления, нитевидный пульс.
При перфорации в брюшную полость развивается разлитой перитонит с картиной острого живота и шока. Спаечные процессы могут привести к формированию ограниченного перитонита, который характеризуется слабой выраженностью указанных симптомов.
Хронический холецистит протекает длительно, с периодами обострения. Основным симптомом заболевания являются, боли в правом подреберье, а в отдельных случаях и в подложечной области, с иррадиацией в правую лопатку, ключицу, плечо. Усилению болей обычно способствуют охлаждение, нервно-психическое напряжение, физическая нагрузка, прием острой или жирной пищи. Нередко они сопровождаются, лихорадкой; тошнотой, рвотой, отрыжкой, диареей.
Коды МКБ
Согласно Международной классификации болезней (МКБ-10), холецистит имеет общий код — К81. В зависимости от вида патологии, он конкретизируется
- острая форма — К81.0;
- хроническое течение — К81.1;
- иные формы заболевания — К81.8;
- неуточненный воспалительный процесс — К81.9.
Конкременты желчного пузыря с острым воспалением слизистой этого органа имеют код К80.0
Острая форма
Что такое острый холецистит и как он проявляется, отлично знает опытный гастроэнтеролог. Этот специалист вряд ли пропустит его при обращении пациента с характерными жалобами. Острая форма данной патологии делится на: катаральную, флегмонозную и гангренозную. Клиническая картина может быть слабо выражена, однако, как правило, болезнь протекать тяжело с признаками общей интоксикации.
Симптомы приступа
Для приступа острого холецистита характерны следующие симптомы:
- резкие, продолжительные боли в правом боку;
- тошнота, рвота с элементами желчи;
- привкус горечи, сухость во рту;
- появление налета на языке;
- диспепсические расстройства;
- озноб, лихорадка;
- слабость, учащенное сердцебиение.
У некоторых пациентов при приступе холецистита среди симптомов наблюдается окрашивание белков глаз и кожи в желтый цвет, а также потемнение мочи. Со временем кал приобретает светлый оттенок, поскольку из-за дефицита желчи пища не переваривается до конца.
Резкие боли в правом подреберье, возникающие при надавливании, являются важным диагностическим признаком.
Характер болей
При приступе холецистита болезненные ощущения по силе и характеру напоминает желчную колику. Но их продолжительность намного дольше. И боль ощущается значительно острее. Когда она достигает своего пика, то к ней присоединяется тошнота и рвота, после которых не наступает облегчение. Приступ может продолжаться 3-6 часов, а может растягиваться на 10-14 дней.
Может ли быть температура
При остром холецистите температура повышается уже в первые часы с начала приступа. Её отметка чаще всего не превышает 39 °C. Если же лихорадка становится пиретической (до 41°C) или гиперпиретической (свыше 41°C), то предполагают бактериемию или абсцесс.
Лечение у взрослых пациентов
Выявить симптомы холецистита и назначить лечение у взрослых должен гастроэнтеролог. В комплекс терапевтических мероприятий входит следующее:
- голод на протяжении 2-3 дней;
- под правое подреберье накладывается холод;
- инъекционные спазмолитики 3 раза в день.
Преждевременно принятые анальгетики при остром холецистите сглаживают общую клиническую картину, из-за чего врачи могут пропустить момент прободения пузырной стенки.
Если своевременно не лечить воспаление желчного пузыря, то разовьется гангрена и прободение стенки пузыря, приводящие к септическому шоку и перитониту, которые чреваты летальным исходом в 65% случаев.
Какими медикаментами лечить
Медикаментозная терапия проводится с целью улучшения оттока желчи в кишечник, нормализации нарушенных обменных процессов и восстановления нормальной функциональности смежных органов. Лечение холецистита медикаментами осуществляется парентерально (в/м, в/в струйно или капельно). Пациентам назначают:
- солевые инфузионные растворы;
- спазмолитики;
- антибактериальные средства.
При жалобах на сильные боли в правом боку и повторяющуюся рвоту, пациенту назначают периферические м-холинолитики (Атропин, Платифиллин). Благодаря им прекращается рвота, поджелудочная железа и желудок уменьшают секрецию ферментов и кислот.
Если боли не удаётся купировать иным способом, то используют наркотические анальгетики, за исключением морфина, поскольку он нарушает сократительную функцию сфинктера Одди и препятствует нормальному оттоку желчи. Наркотические средства сочетают с дроперидолом в растворе глюкозы. А также прибегают к паранефральным новокаиновым блокадам.
Какие таблетки лучше
Когда интенсивные боли удается купировать инъекционными препаратами, то назначают лекарства для приема внутрь: Метацин, Платифиллин, Гастроцепин. После снятия острого приступа больному будет назначена комплексная терапия. Какие лучше принимать таблетки для лечения холецистита, больному в каждом конкретном случае подскажет лечащий гастроэнтеролог.
Этот профильный специалист назначает своим пациентам препараты из следующих групп:
- антибактериальные средства;
- ферменты;
- спазмолитики;
- нестероидные противовоспалительные средства;
- прокинетики (усиливающие моторику ЖКТ)
- пробиотики;
- желчегонные.
Если острое воспаление не снимается с помощью медикаментов, то прибегают к хирургическому вмешательству.
Антибиотики при обострении
Если предполагается бактериальная природа патологического процесса (лихорадочное состояние, повышение числа лейкоцитов), то назначают антибиотики при холецистите. Идеальные антибактериальные средства в таком случае должны обладать следующими свойствами:
- после перорального употребления они должны эффективно проникать в желчь;
- обеззараживать желчь и содержимое кишечника;
- не разрушаться гепатоцитами;
- не оказывать токсическое воздействие на гепатобилиарную систему;
- быть активными в отношении различных патогенов.
Ампициллин и рифампицин способны максимально концентрироваться в желчи. Они действуют бактерицидно на многие патогены, провоцирующие развитие холецистита. Также больным назначают цефалоспориновые антибиотики, фторхинолоны и производные нитрофурана. Если обостряется холецистит, антибактериальную терапию назначают на 1-1,5 недели.
Как проявляется и как лечится хроническая форма
Что такое хронический холецистит и как его лечить, также может с легкостью объяснить гастроэнтеролог. Эта патология развивается постепенно на фоне образования в желчном пузыре конкрементов, при секреторной недостаточности желудка, при хроническом воспалении поджелудочной железы. Или же он становится последствием неэффективной терапии острого холецистита.
Хронический холецистит бывает калькулезным (каменным) и акалькулезным (без образования конкрементов).
Какими признаками проявляет себя
Какие у хронического холецистита признаки и какое необходимо лечение, можно узнать на консультации у профильного специалиста. Боль возникает или усиливается чаще всего при нарушении диеты, физическом напряжении, переохлаждении или на фоне присоединившейся инфекции.
Наряду с болевым приступом присутствуют такие симптомы:
- гипертермия;
- выход газов из ЖКТ через рот;
- тошнота, рвота;
- расстройство стула или его чередование с запорами;
- метеоризм;
- горечь во рту.
Также признаки хронического холецистита включают повышенную утомляемость, нервозность, проблемы со сном. На фоне затруднённого оттока желчи склеры и кожные покровы приобретают желтушный окрас.
Пациенты жалуются на болезненные ощущения в правом подреберье или в эпигастральной области (случается реже). Боли при холецистите часто отдают в правую лопатку, в кости плечевого пояса. Они ноющие и постоянно дают о себе знать на протяжении многих дней и недель.
Желчегонные препараты
Опытный гастроэнтеролог безошибочно выявляет симптомы хронического холецистита и назначает лечение. Не обходятся без применения желчегонных средств. Однако придерживаются определенной тактики.
Чем лечить холецистит желчного пузыря, должен определять врач. Самолечение строго противопоказано.
Желчегонные препараты при холецистите делятся на такие группы:
- препараты желчи и желчных кислот;
- синтетические холеретические средства;
- растительные лекарства от холецистита;
- гидрохолеретики;
- холекинетики;
- холеспазмолитики.
Если хронический холецистит сопровождается желчной коликой, то используют спазмолитики, обладающие желчегонным эффектом (Папаверин, Платифилин, Но-шпа). Затем переходят на желчегонные средства, снимающие воспаление и убивающие микробы (Никодин, Циквалон).
Спустя 7–8 дней после пресечения обострившегося холецистита продолжают лечение препаратами холецистокинетиками (при нарушении двигательной активности желчного пузыря и желчевыводящих путей).
Урсосан
При калькулезном холецистите может назначаться Урсосан. Он содержит урсодезоксихолевую кислоту, относящуюся к желчным кислотам. Эти таблетки применяют для лечения холецистита косвенно. Их основная задача — растворять холестериновые конкременты.
Минеральная вода
Не всегда применяют таблетки от холецистита. В отдельных случаях отличного желчегонного эффекта добиваются с помощью минеральной воды. Её механизм действия заключается в следующем:
- благодаря водному компоненту увеличивается количество желчи;
- регулируется реабсорбция воды и электролитов;
- повышается текучесть желчи.
При холецистите используют такие минеральные воды, как «Ессентуки» № 17 (высокая минерализация) и № 4 (низкая минерализация),«Нафтуся», «Арзни», «Славяновская».
Физические упражнения
Во время обострения больной должен максимально много времени проводить в постели. Это должно продолжаться до 10 дней. В дальнейшем для нормализации оттока желчи при холецистите показаны лечебные упражнения. Специальная гимнастика включает упражнения с наклонами, поворотами туловища и движениями рук.
Примерный комплекс упражнений:
- Ложатся на левый бок. Прямую правую руку отводят назад во время вдоха. На выдохе возвращают её обратно к туловищу.
- Становятся на четвереньки. На вдохе поднимают и вытягивают правую верхнюю конечность. Выдыхая, возвращают ее в исходное положение. Затем повторяют манипуляцию для левой конечности.
- Стоя соединяют пятки и разводят носки. При этом верхние конечности опускают вдоль туловища. На вдохе медленно поднимают руки. Задерживают дыхание на протяжении 2-3 секунд. На выдохе опускают конечности.
- В положении стоя руки располагают на поясе. Втягивают живот и делают глубокий вдох. Резко выдохнув, словно пытаясь из него что-то вытолкнуть, расслабляют живот.
- Усаживаются на стул. Ноги расставляют широко. Наклоняясь в сторону, дотягиваются левой рукой к левой ноге. Повторяют действие на правую сторону.
- Садятся ровно. Поднимают и вытягивают нижнюю конечность вперед. После этого сгибают ее и возвращают в исходное положение.
Выполнять упражнения рекомендуется с утра, освободив мочевой пузырь и кишечник. Длительно и сильно напрягать мышцы брюшного пресса нецелесообразно. Упражнения для этой группы мышц нужно чередовать с расслаблением.
Заниматься гимнастикой разрешается только во время ремиссии болезни, когда нет острых клинических проявлений.
Эффективные народные средства
К самым эффективным народным средствам при лечении холецистита относятся:
- Отвар цветков сухоцвета. В 200 мл воды отваривают 6-12 г растительного сырья. Готовое средство принимают по половине стакана 2-3 раза в день за 15-20 минут до предполагаемого употребления пищи. Терапевтический курс составляет — 3-4 недели.
- Отвар кукурузных рыльцев. Для приготовления берут 200 мл воды и 10 г рыльцев. Готовый отвар принимают по 50 мл трижды за день перед едой. Делают это на протяжении 3-5 недель.
- Настой мяты перечной. В 200 мл крутого кипятка настаивают 5 г листьев мяты. Употребляют готовое средство по половине стакана 2-3 раза в день за четверть часа до приема пищи. Курс лечения — 2–4 недели.
- Отвар петрушки. Для приготовления лекарственного средства берут 200 мл воды и 6-12 г растительного сырья. Принимают готовое средство в теплом виде по половине стакана до 3-х раза за день, выдерживая четверть часа до употребления пищи. Используют отвар на протяжении 2–4 недель.
При холецистите используют не только травы, но также овощи, корнеплоды, семена, мёд. Популярностью пользуется свёкла. Её отваривают, предварительно очистив от кожуры. Добиваются, чтобы она разваривалась, а полученный отвар напоминал сироп. Готовое средство употребляют по 50 мл 3 раза за день перед основными приёмами пищи.
Питание
Наряду с лечением врач подскажет, каким должно быть правильное питание при холецистите. На протяжении первых 48 часов с момента обострения показано питье тёплой жидкости. Это может быть некрепкий чай, разведённые водой фруктовые или ягодные соки, негазированная минеральная вода. Разрешается за день выпивать до 6 стаканов жидкости небольшими порциями. Можно также скушать несколько сухариков.
Когда состояние больного улучшается, то переходят на употребление протёртых блюд. Это могут быть слизистые супчики/кашки, муссы, кисели, а также разнообразные желе. Постепенно рацион расширяется нежирным творогом, постной отварной рыбой и протертым мясом. Приёмы пищи должны происходить до 6 раза в день, но при этом они должны быть небольшими по объёму.
Что можно есть
Рассмотрим, что можно есть при холецистите. При хронической форме патологии особенно полезны масла и жиры, имеющие растительное происхождение. Они содержат омега-3 жирные кислоты, эфиры фосфатидной кислоты, альфа-токоферол. Такие вещества особенно нужны, если застаивается желчь.
Полезно добавлять в пищу пшеничные отруби. Максимальная суточная доза — 30 г. Предварительно их запаривают в кипятке. С разбухших отрубей сливают воду и добавляют их в пищу по 1–2 ст. ложки трижды за день. Делают так на протяжении 1-1,5 месяца.
Что нельзя есть
Если рассматривать, что нельзя есть при холецистите, то при хронической форме патологии следует избегать следующих продуктов:
- бульоны на основе жирного мяса;
- жиры животного происхождения (за исключением сливочного масла);
- желтки куриных яиц;
- острые специи (чили, зёрна горчицы, хрен);
- любые блюда, приготовленные путем жарки;
- сдобная выпечка.
Запрещаются любые спиртные напитки, включая пиво.
Примерное меню
При холецистите меню может быть следующим:
- Завтрак. Каша из цельного зерна на нежирном молоке. Яблоко.
- Обед. Запеченный картофель с мясом курицы без кожи. Отварная свёкла.
- Полдник. Бутерброд из цельнозернового хлеба с нежирным мягким сыром или слайсом индейки. Овощной салат. Груша.
- Ужин. Кусочек форели на гриле с овощами. Нежирный натуральный йогурт без добавок.
При воспалении желчного пузыря соблюдение диеты является обязательной составляющей в общей стратегии борьбы с заболеванием.
Воспаление желчного пузыря у детей
Холецистит у детей чаще всего не имеет ярко выраженной симптоматики. Он протекает незаметно, но во взрослой жизни обязательно даст о себе знать. Периоды обострения болезни чередуются с ремиссией (относительное благополучие). И всё же вне обострения ребенок может испытывать следующие симптомы:
- головные боли;
- быструю утомляемость;
- плаксивость, раздражительность;
- отсутствие аппетита;
- проблемы со сном;
- бледность кожных покровов и слизистых оболочек;
- темный пигмент под глазами;
- постоянное повышение температуры до субфебрильных отметок;
- нарушения сердечного ритма.
Тупые ноющие боли в животе обычно возникают через 30-40 минут после приема пищи. Нередко они сопровождаются тошнотой, изжогой, отрыжкой и горечью во рту.
Школьники часто жалуются на болезненные ощущения в правом боку после урока физкультуры. Иногда болевой синдром провоцируется стрессами (например, на экзамене). Дискомфорт в правом боку возникает на фоне простуды или обострения других соматических заболеваний.
Как проводится диагностика
При холецистите диагностика обязательно включает клинико-биохимические исследования. Во время обострения заметно растёт число лейкоцитов, повышается скорость оседания эритроцитов. Наиболее точные результаты дает комплексная методика обследования. Она включает холеграфию, УЗИ, радионуклидное сканирование, КТ, лапароскопию.
Ультразвуковое исследование — это действенный неинвазивный метод. Оно позволяет установить отсутствие конкрементов в желчном пузыре. А также с его помощью оценивают сократительную способность и состояние стенки этого органа (границы, толщину, процесс склерозирования).
Холеграфия с контрастированием относится к рентгенологическим диагностическим методам. Специальное вещество предварительно принимают внутрь или его вводят внутривенно. На снимках выявляются симптомы поражения органа: удлинение, извитость, неравномерность заполнения пузырного протока, его перегибы.
При лабораторном исследовании крови выявляется нейтрофильный лейкоцитоз со сдвигом влево. В зависимости от тяжести течения заболевания его продолжительность составляет от нескольких недель до нескольких месяцев.
При хроническом холецистите желчный пузырь становится болезненным при пальпации, особенно в момент вдоха. При надавливании на диафрагмальный нерв между ножками грудино-ключично-сосцевидной мышцы обычно появляется боль в правом подреберье.
При лабораторном исследовании крови выявляется умеренный или высокий лейкоцитоз со сдвигом влево, повышение СОЭ. Порция желчи, взятая при дуоденальном зондировании (а это не всегда удается), беловатая, мутная, с пониженным содержанием холестерина, содержит большое количество слизи, лейкоцитов и эпителиальных клеток.
При посеве на флору обнаруживаются соответствующие патогенные микроорганизмы. Определить размеры, форму и положение желчного пузыря можно с помощью холецистографии.
Лечение холецистита
Больные с признаками острого холецистита подлежат срочной госпитализации в хирургический стационар. Им назначают строгий постельный режим, на живот кладут грелки со льдом. Из лекарственных препаратов показано применение внутрь или в инъекциях спазмолитиков (платифиллин, но-шпа, атропин, анальгин, папаверин), а в тяжелых случаях — наркотиков (промедол, пантопон, морфин). Кроме того, вводят антибактериальные и сульфаниламидные препараты, а для устранения признаков интоксикации — 5%-ный раствор глюкозы, гемодез или изотонический раствор хлорида натрия.
В первые сутки назначают голод, при этом больным разрешается пить теплую минеральную воду или сладкий чай. Хирургическое вмешательство показано при подозрении на флегмону, гангрену или перфорацию желчного пузыря.
Нетяжелые формы острого холецистита лечатся консервативно, а вопрос о проведении операции ставится после купирования острого воспалительного процесса.
Лечение хронического холецистита проводится амбулаторно. Госпитализируют таких больных лишь в периоды обострения заболевания. Важное значение имеет диетотерапия: питание должно быть частым, но небольшими порциями, с ограничением жирных, соленых блюд, копченостей и полным исключением алкоголя (диета № 5 или № 5а).
Антибиотики назначают в период обострения. Применяют желчегонные препараты: холензим, аллохол, дехолин, цивкалон, кукурузные рыльца, бессмертник, шиповник. Хороший эффект достигается проведением повторного дуоденальное зондирования, после которого через зонд вводят антибиотики и минеральную воду.
Полезны также такие физиопроцедуры, как горячие припарки, аппликации парафина, торфа и лечебных грязей, диатермия, индуктотермия, УВЧ и СВЧ, ультразвук, поскольку они оказывают успокаивающее и спазмолитическое воздействие, а также способствуют усилению оттока желчи.
Меры профилактики
Избежать обострения хронического холецистита поможет следующая профилактика:
- питаться часто (до 6 раза за день), но небольшими порциями;
- в рационе должно присутствовать достаточно количество белков, жиров и клетчатки;
- избегать гиподинамии, вести активный образ жизни, регулярно заниматься спортом;
- привести вес тела в норму.
Для того чтобы предотвратить развитие хронического холецистита, необходимо своевременно лечить острый холецистит, устранять очаги инфекции в организме, а также различные нарушения обменных процессов. Важная роль в профилактике заболевания принадлежит рациональному питанию, предупреждению паразитарных инвазий и кишечных инфекций.
Поскольку холецистит очень часто даёт о себе знать наряду с другими болезнями, важно контролировать и по возможности не допускать обострения заболеваний ЖКТ. Также необходимо своевременно лечить все возможные очаги инфекции, нарушения обмена веществ и глистные инвазии.
Холецистит у женщин
У представительниц прекрасного пола в 8 раз чаще, чем у мужчин, диагностируют острый холецистит и в 4 раза чаще — хронический. Обычно он развивается у женщин старше 40 лет, страдающих избыточным весом. Женские гормоны способствуют концентрации холестерина и образованию каменных отложений.
Холецистит у мужчин
Острый холецистит у мужчин обычно развивается в пожилом и старческом возрасте. У представителей сильного пола чаще наблюдается бескаменный холецистит, в том числе осложнённый перитонитом, с более высокой летальностью. Мужской вариант течения патологии рассматривают как более тяжелый.
Заключение
- Воспаление желчного пузыря — серьезное заболевание билиарной системы.
- Как лечить холецистит — в каждом клиническом случае должен решать профильный специалист. При соблюдении всех врачебных рекомендаций состояние больного заметно улучшится и его холецистит перейдёт в стадию ремиссии.
- Иногда не удается обойтись без госпитализации и хирургического вмешательства — холецистэктомии.
- Как ни для какого другого органа, для желчного пузыря имеет огромное значение профилактика — здоровый образ жизни, включающий правильное питание и адекватный уровень двигательной активности.
Частые вопросы
Какие симптомы характерны для холецистита?
Симптомы холецистита могут включать в себя боль в правом верхнем квадранте живота, особенно после приема жирной или острой пищи, тошноту, рвоту, желтуху, повышенную температуру и общую слабость.
Каковы методы лечения холецистита?
Лечение холецистита может включать в себя применение антибиотиков для борьбы с инфекцией, применение препаратов для расслабления желчного пузыря, а также хирургическое удаление желчного пузыря в случае острой формы заболевания.
Как можно предотвратить холецистит?
Для профилактики холецистита рекомендуется поддерживать здоровый образ жизни, в том числе правильно питаться, избегать избыточного потребления жировой и острой пищи, а также вести активный образ жизни.
Полезные советы
СОВЕТ №1
Обратите внимание на симптомы холецистита, такие как боль в правом верхнем квадранте живота, тошнота, рвота, желтуха, повышенная температура. При их наличии обязательно обратитесь к врачу для диагностики и лечения.
СОВЕТ №2
Следуйте рекомендациям врача относительно лечения холецистита, которые могут включать прием лекарств, диету, физическую активность и, в некоторых случаях, хирургическое вмешательство.
СОВЕТ №3
Для профилактики холецистита рекомендуется следовать здоровому образу жизни, включающему балансированное питание, умеренную физическую активность, отказ от вредных привычек и регулярные медицинские осмотры.